 Одним из самых распространенных видов переломов костей является перелом дистального метаэпифиза лучевой кости. В связи с тем, что причина перелома — это падение на вытянутую руку отмечается сезонная предрасположенность получения травмы. Так в зимнее время количество подобных переломов возрастает в геометрической прогрессии, по отношению к теплым периодам года. Также отмечается преобладание травматизма у женщин пожилого возраста над остальными категориями пациентов – это связано с увеличением в этой группе частоты падений, а также прогрессивно нарастающим системным остеопорозом.
Одним из самых распространенных видов переломов костей является перелом дистального метаэпифиза лучевой кости. В связи с тем, что причина перелома — это падение на вытянутую руку отмечается сезонная предрасположенность получения травмы. Так в зимнее время количество подобных переломов возрастает в геометрической прогрессии, по отношению к теплым периодам года. Также отмечается преобладание травматизма у женщин пожилого возраста над остальными категориями пациентов – это связано с увеличением в этой группе частоты падений, а также прогрессивно нарастающим системным остеопорозом.
С развитием и популяризацией экстремальных видов спорта в последние годы отмечается увеличение количества тяжелого повреждения кистевого сустава в результате высокоэнергетической травмы.
Содержание статьи:
Механизм травмы
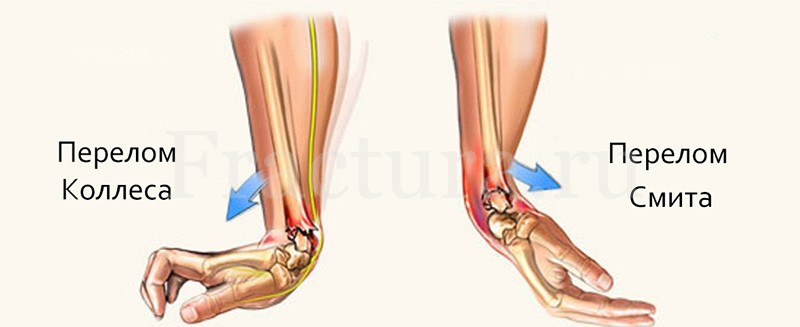
 Как упоминалось выше, основной причиной травмы является падение на вытянутую, выставленную перед собой (позади себя) руку при падении на гололёде. Кисть, как правило, разогнута на 40-900 – это приводит к перелому Коллеса, если кисть во время падения согнута происходит перелом Смита.
Как упоминалось выше, основной причиной травмы является падение на вытянутую, выставленную перед собой (позади себя) руку при падении на гололёде. Кисть, как правило, разогнута на 40-900 – это приводит к перелому Коллеса, если кисть во время падения согнута происходит перелом Смита.
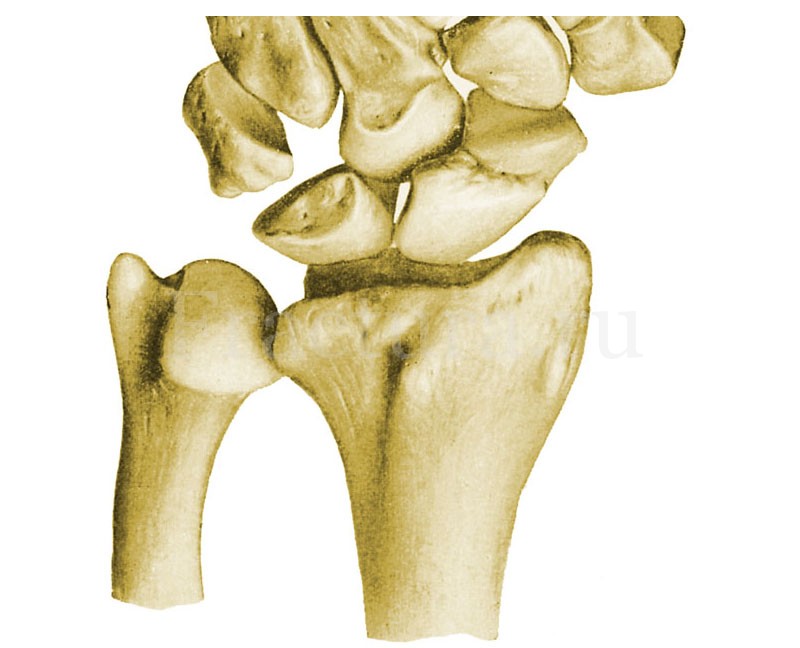
 Краевые переломы дистального метаэпифиза лучевой кости происходят, когда вектор приложенной силы имеет острый угол по отношению к оси лучевой кости
Краевые переломы дистального метаэпифиза лучевой кости происходят, когда вектор приложенной силы имеет острый угол по отношению к оси лучевой кости
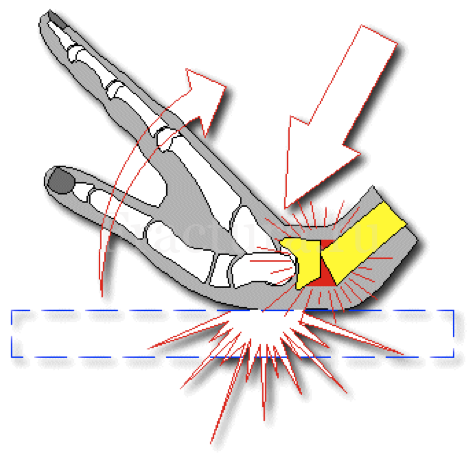
 Непосредственный высокоэнергетический удар по кистевому суставу может спровоцировать значительные повреждения не только костных, но и мягкотканых структур кистевого сустава.
Непосредственный высокоэнергетический удар по кистевому суставу может спровоцировать значительные повреждения не только костных, но и мягкотканых структур кистевого сустава.
Диагностика переломов лучевой кости
Для постановки диагноза достаточно выполнения рентгенограмм в переднезадней и боковой проекциях. Обязательным дополнением является оценка состояния костей запястья, возможно выполнение рентгенограммы не поврежденного сустава для сравнения. При внутрисуставном характере травмы выполняется компьютерная томография.
Классификация переломов лучевой кости
Классификация АО:
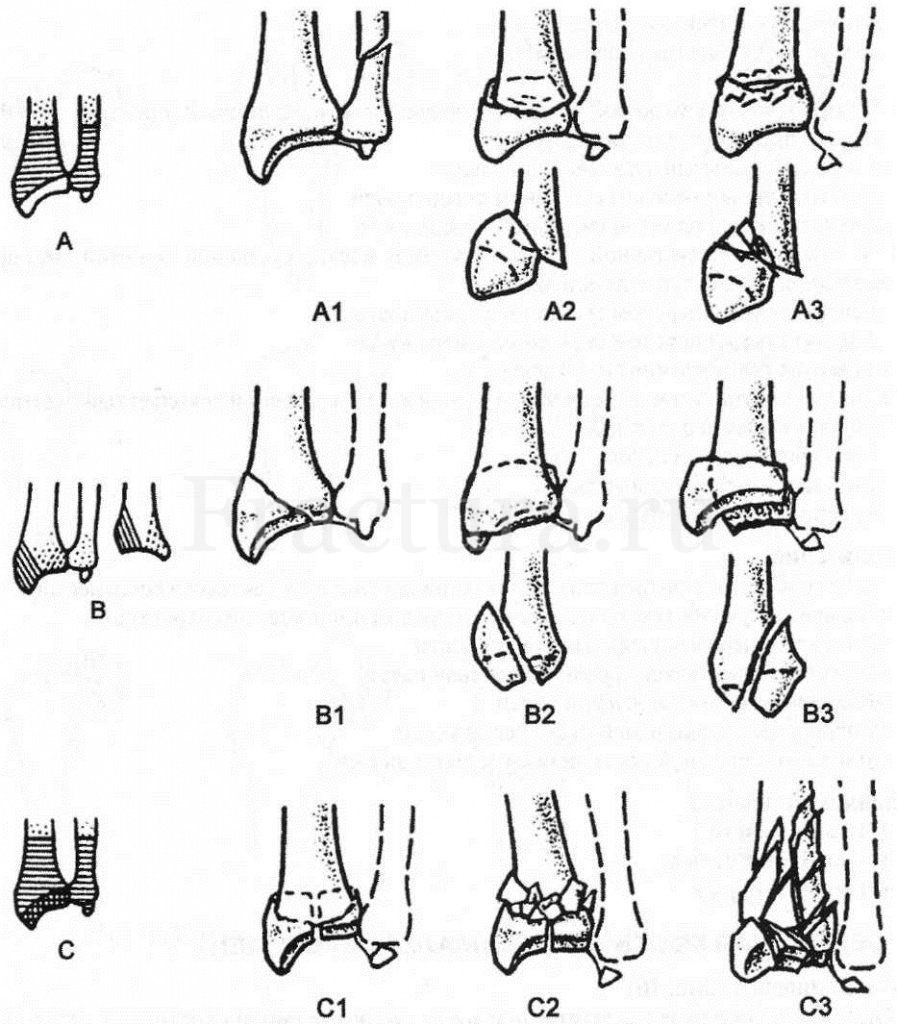 А1 – внесуставной перелом нижней трети локтевой кости;
А1 – внесуставной перелом нижней трети локтевой кости;
А2 – внесуставной перелом нижней трети лучевой кости (с ладонным смещением – Смита, с тыльным – Коллеса);
А3 – внесуставной оскольчатый перелом лучевой кости (вколоченный, с тыльным или ладонным смещением).
В1 – неполный внутрисуставной перелом лучевой кости – отрыв шиловидного отростка ();
В2 – неполный внутрисуставной перелом лучевой кости – отрыв тыльного края (перелом Barton);
В3 – неполный внутрисуставной перелом лучевой кости – отрыв ладонного края (перелом Barton);
С1 – полный внутрисуставной простой перелом дистального метаэпифиза лучевой кости без значительного смещения отломков;
С2 – полный внутрисуставной оскольчатый перелом дистального метаэпифиза лучевой кости со смещением, но незначительным повреждением суставной поверхности;
С3 – полный внутрисуставной многооскольчатый перелом дистального метаэпифиза лучевой кости со значительным повреждением суставной поверхности.
Классификация Fernandez’a (Фернандеса):
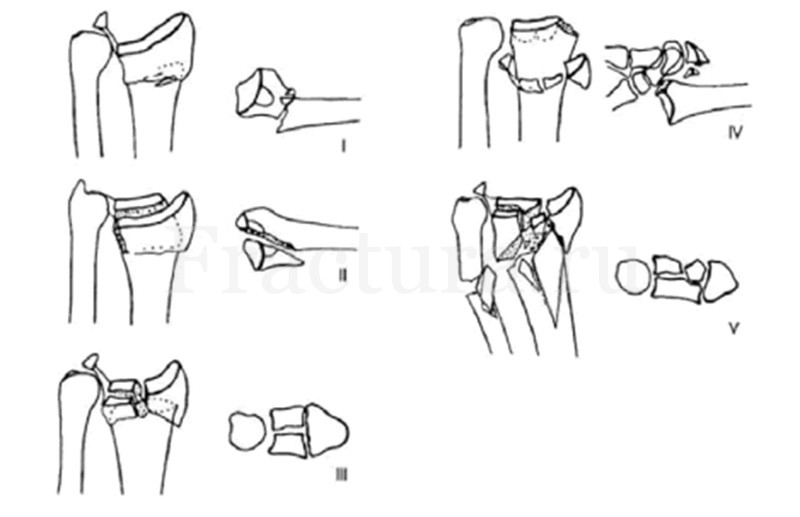 Подразумевает разделение переломов в зависимости от вектора травмирующей силы по отношению к лучевой кости.
Подразумевает разделение переломов в зависимости от вектора травмирующей силы по отношению к лучевой кости.
I тип – внесуставные метафизарные переломы типа Коллеса и Смита (вектор травмирующей силы практически перпендикулярен оси лучевой кости);
II тип – внутрисуставные краевые переломы дистального метаэпифиза лучевой кости типа Бартон и Хатчинсон (вектор травмирующей силы имеет острый угол по отношению к оси лучевой кости);
III тип – компрессионные внутрисуставные и внесуставные переломы типа Малона (вектор травмирующей силы совпадает с осью лучевой кости);
IV тип – отрывные переломы лучевой кости (вектор травмирующей силы направлен вокруг оси лучевой кости);
V тип – мультифрагментарные переломы дистального метаэпифиза лучевой кости, полученные в результате высокоэнергетической разнонаправленной травмирующей силы.
Классификация Malone:
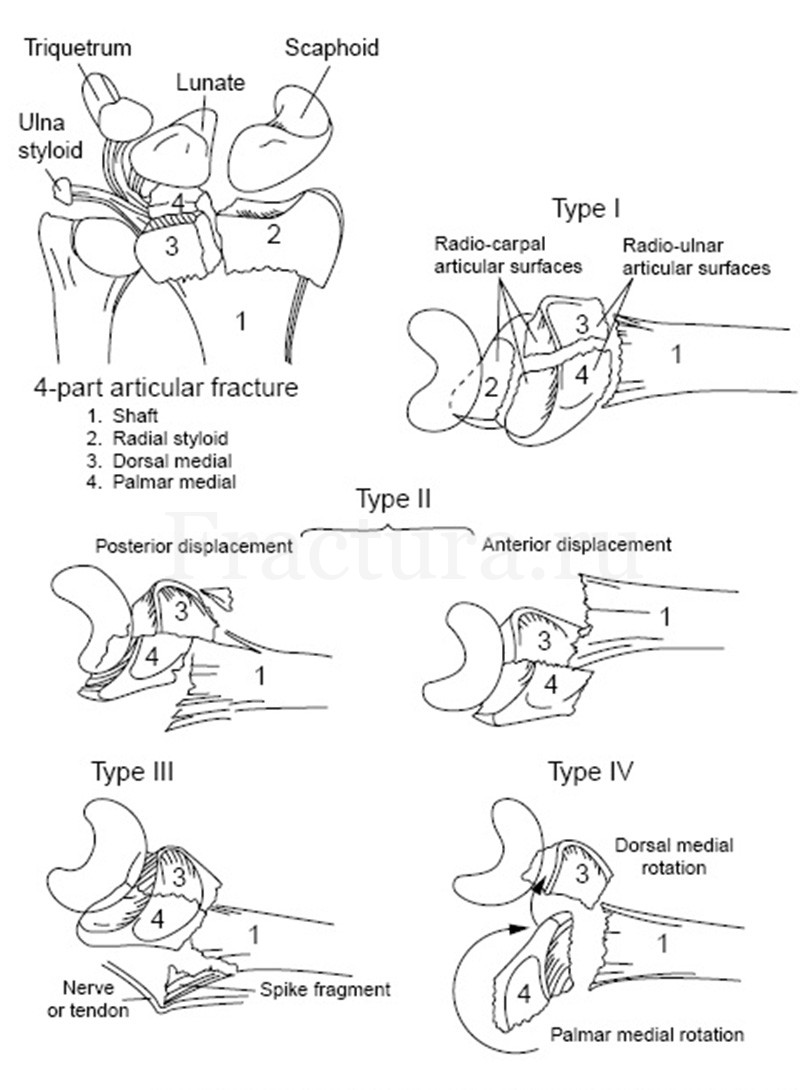 Внутрисуставные переломы дистального метаэпифиза лучевой кости разделяют на 4 компонента: шиловидный отросток лучевой кости, тыльный фрагмент, ладонный фрагмент, лучевая кость. По степени смещения этих компонентов относительно друг друга выделяют 4 типа внутрисуставных переломов.
Внутрисуставные переломы дистального метаэпифиза лучевой кости разделяют на 4 компонента: шиловидный отросток лучевой кости, тыльный фрагмент, ладонный фрагмент, лучевая кость. По степени смещения этих компонентов относительно друг друга выделяют 4 типа внутрисуставных переломов.
Также к внутрисуставным относится и перелом типа Hutchinson – внутрисуставной перелом шиловидного отростка лучевой кости с повреждением полулунно-ладьевидной связки.
Классификация Cooney:
Все переломы дистального метаэпифиза лучевой кости разделены в соответствии с тактикой лечения:
I тип – внесуставные переломы лучевой кости без смещения – гипсовая иммобилизация;
II тип – внесуставные со смещением (выполняется репозиция):
А) стабильный вправимый – закрытая репозиция, гипсовая иммобилизация;
В) нестабильный вправимый – закрытая репозиция, чрезкожная фиксация спицами, гипсовая иммобилизация;
С) невправимый – открытая репозиция, фиксация спицами, пластиной, аппаратом внешней фиксации (АВФ);
III тип – внутрисуставные без смещения (гипсовая иммобилизация, чрезкожная фиксация спицами при необходимости)
IV тип – внутрисуставные со смещением:
А) стабильный вправимый – закрытая репозиция, чрезкожная фиксация спицами, гипсовая иммобилизация;
В) нестабильный вправимый – закрытая репозиция, чрезкожная фиксация спицами, гипсовая иммобилизация/АВФ;
С) невправимый – открытая репозиция, фиксация спицами/пластиной/АВФ;
D) Сложный – открытая репозиция, фиксация пластиной/АВФ.
Клиническая картина переломов лучевой кости
В клинической картине перелома лучевой кости в нижней трети на первый план выступают: резкая боль, деформация и отёк в области кистевого сустава, невозможность удержания предметов в кисти, при повреждении нервов – отсутствие чувствительности в пальцах кисти.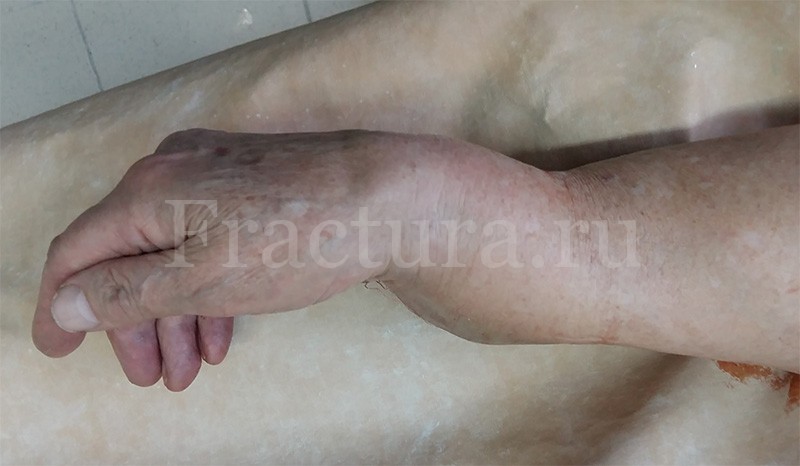
Лечение переломов лучевой кости
Переломы без смещения хорошо поддаются консервативному лечению гипсовой иммобилизацией. На современном этапе развития травматологии гипс может быть заменен его пластиковым аналогом или ортезом.
Большинство вариантов смещений при переломе дистального метаэпифиза лучевой кости, как вне- так и внутрисуставных удается устранить закрытой репозицией и гипсовой иммобилизацией.
При нестабильных многооскольчатых переломах эффективным является только открытая репозиция с внутренней фиксацией спицами Киршнера или пластиной (чаще всего используются премоделированные пластины с угловой стабильностью).
При невозможности удержания отломков вышеуказанными способами, а также при открытом варианте перелома с массивным повреждением мягких тканей целесообразнее использовать внеочаговый остеосинтез в аппарате внешней фиксации.
Реабилитация
В зависимости от способа выбранного лечения сроки начала разработки поврежденного сустава разные.
До снятия иммобилизации с поврежденного сустава, следует начать разработку смежных суставов (локтевой сустав, суставы пальцев кисти), а также выполнять общеукрепляющие упражнения.
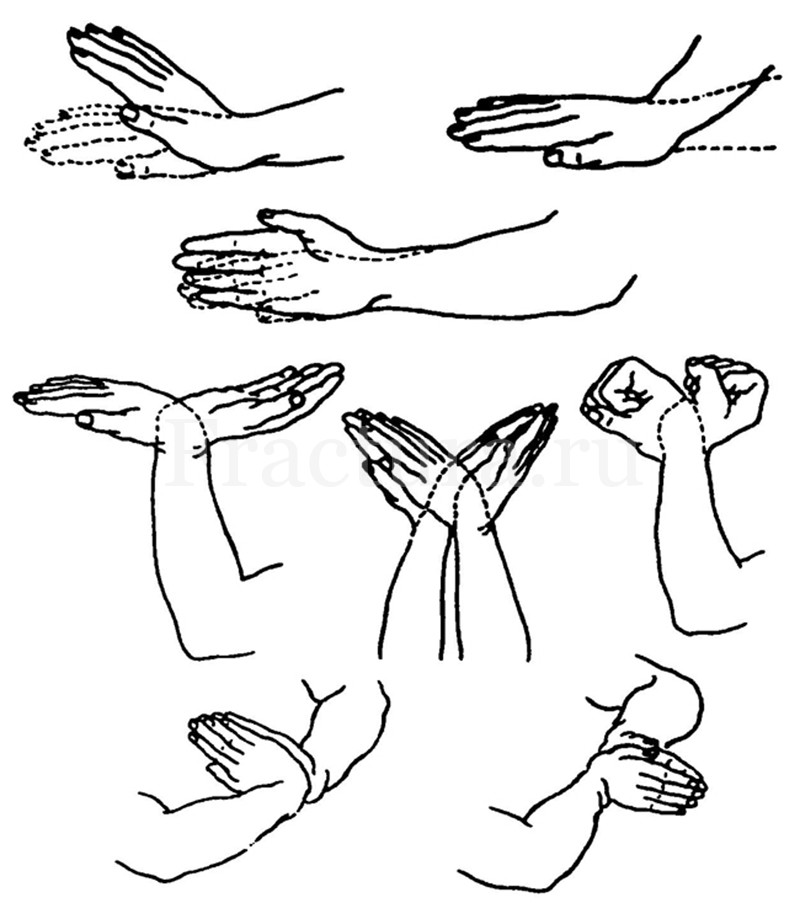
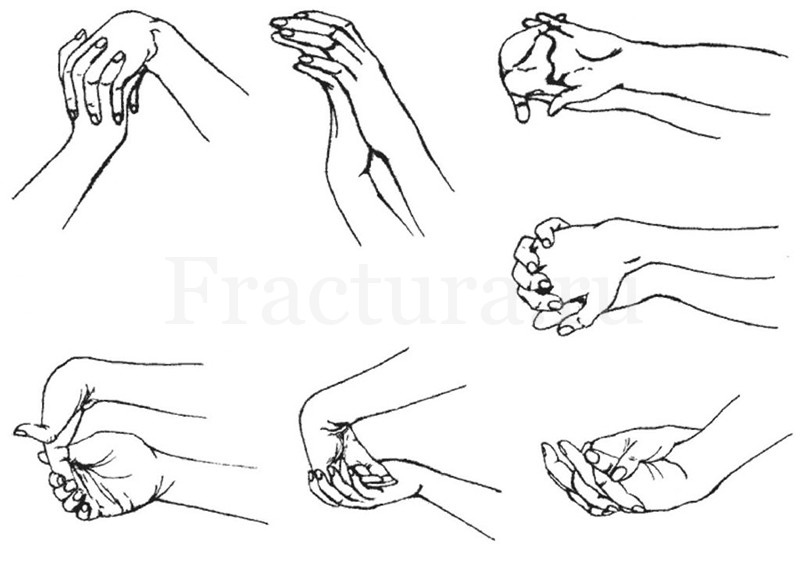
Для уменьшения отечности мягких тканей в зоне повреждения, и как следствие вторичного сдавливания срединного и лучевого нервов для реабилитации пациентов используют физиопроцедуры – магнитотерапию, криотерапию, электрофорез анестетиков, гидрокортизона.