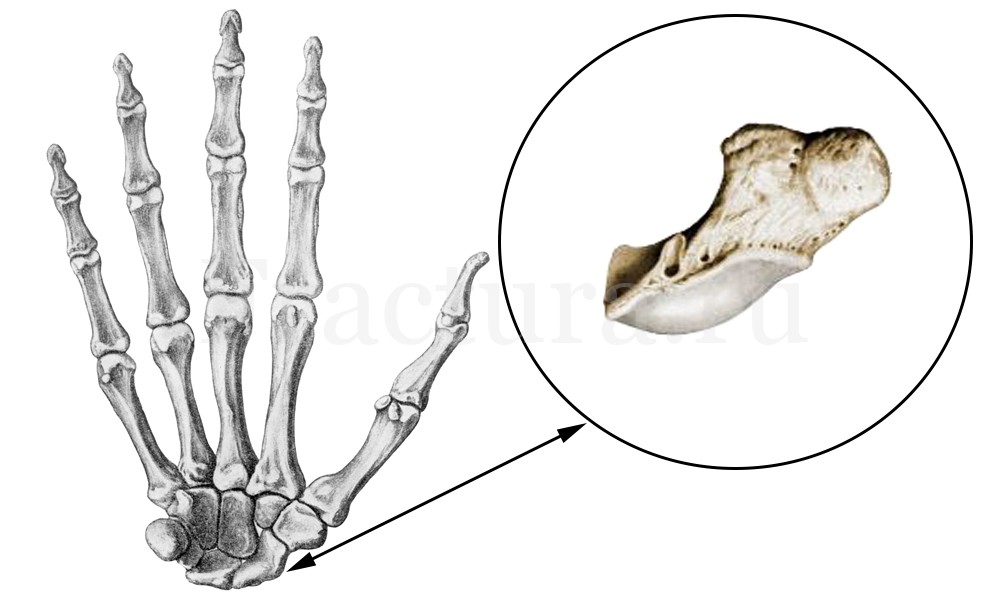
 Среди всех костей запястья ладьевидная кость травмируется чаще других – это связано с анатомо-функциональными особенностями кистевого сустава (до 80% от всех травм костей запястья).
Среди всех костей запястья ладьевидная кость травмируется чаще других – это связано с анатомо-функциональными особенностями кистевого сустава (до 80% от всех травм костей запястья).
Содержание статьи:
Механизм травмы
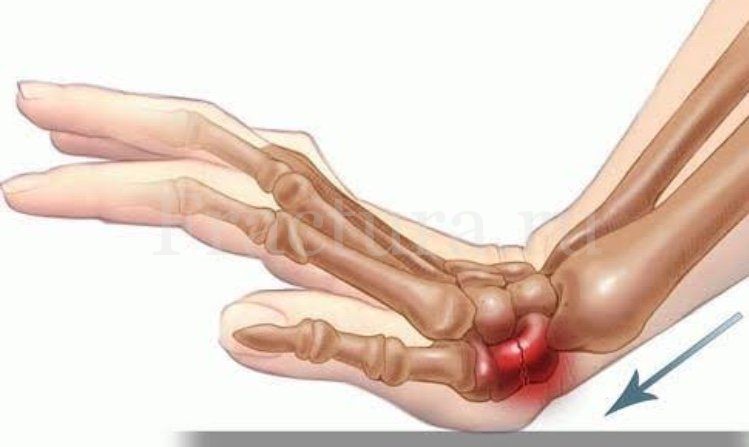 Повреждение ладьевидной кости возникает при падении на кисти рук. В этот момент вся кинетическая энергия удара приходится на связочный аппарат кистевого сустава и разрывает ладьевидную кость. В случаях, когда связки сустава оказываются менее прочными, – происходит разрыв ладьевидно-полулунной связки. Перелом ладьевидной кости иногда сочетается с вывихом полулунной кости – такое повреждение называется переломо-вывих Де Кервена. Клиническая картина этих повреждений очень схожа.
Повреждение ладьевидной кости возникает при падении на кисти рук. В этот момент вся кинетическая энергия удара приходится на связочный аппарат кистевого сустава и разрывает ладьевидную кость. В случаях, когда связки сустава оказываются менее прочными, – происходит разрыв ладьевидно-полулунной связки. Перелом ладьевидной кости иногда сочетается с вывихом полулунной кости – такое повреждение называется переломо-вывих Де Кервена. Клиническая картина этих повреждений очень схожа.
Крайне редко повреждение ладьевидной кости происходит от непосредственного удара в область кистевого сустава.
Клиника
После падения возникает резкая боль в кистевом суставе. Видимая деформация, при этом, возникает редко. Отёк и подкожная гематома нарастают в области травмы на 2-4 сутки. Пострадавшие отмечают наличие локальной боли в области анатомической табакерки. Боль усиливается при попытке удержания предметов в кисти, пожимании руки, а также при попытке удержания предметов между 1 и 5 пальцами.
Диагностика
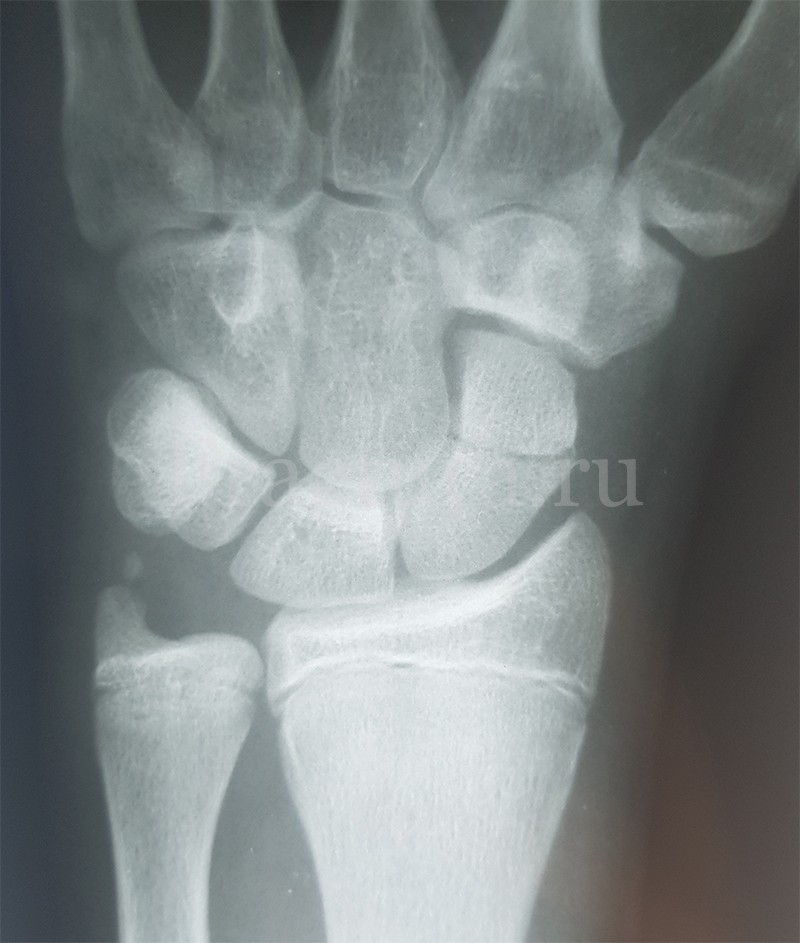
Выполнение рентгенограммы в простых передне-задней и боковой проекциях не всегда информативно для выявления повреждений ладьевидной кости. Информативной считается выполнение рентгенограммы в косой ульнарной проекции, а также в специфических проекциях для ладьевидной кости.

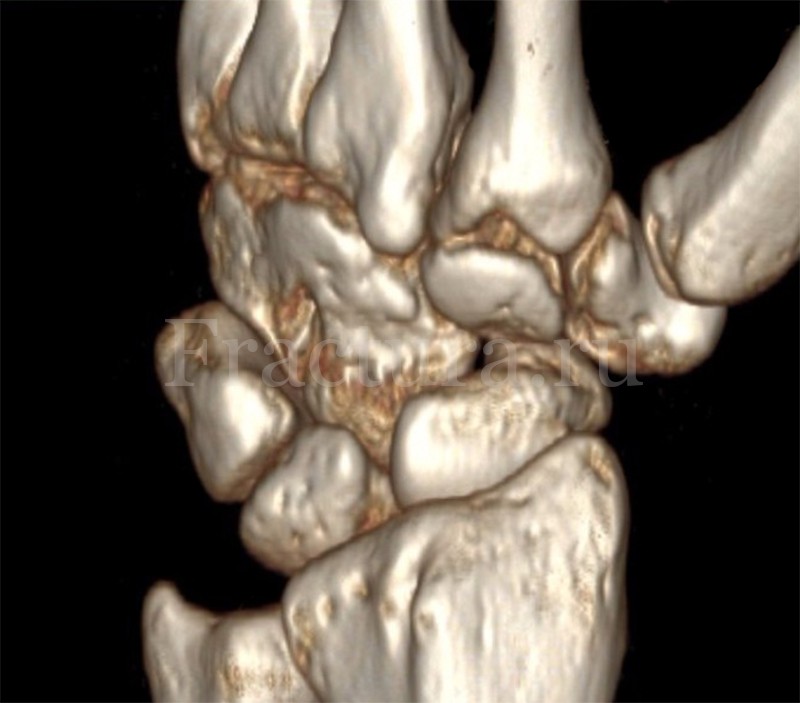
При планировании оперативного лечения с целью планирования объёмов операции выполняется КТ/МРТ кистевого сустава. КТ более полезна для понимания сохранения или потери костной массы ладьевидной кости, а МРТ более информативна для понимания характера репаративного процесса в ладьевидной кости – происходит ли замедленная регенерация, образуется ли ложный сустав или произошел асептический некроз фрагмента ладьевидной кости.
Классификация Herbert:
 А тип – свежие стабильные переломы: А1 – перелом бугорка ладьевидной кости, А2 – неполный перелом талии ладьевидной кости.
А тип – свежие стабильные переломы: А1 – перелом бугорка ладьевидной кости, А2 – неполный перелом талии ладьевидной кости.
В тип – свежие нестабильные переломы: В1 – косой дистальный перелом ладьевидной кости, В2 – полный перелом талии ладьевидной кости, В3 – полный перелом проксимальной части ладьевидной кости, В4 – трансперелунарный переломо-вывих запястья (переломо-вывих Де Кервена).
С тип – замедленное консолидирование (более 2 месяцев, но менее 6 месяцев).
D тип – несросшийся перелом ладьевидной кости (более 6 месяцев).
Классификация АО/ASIF: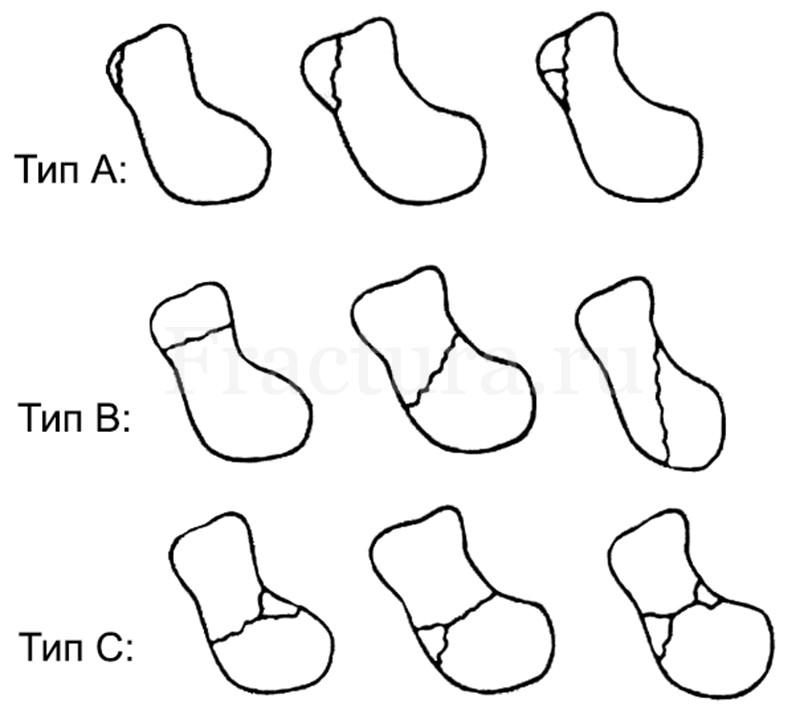
Тип А – краевые отрывные переломы;
Тип В – переломы талии ладьевидной кости (по Russe: горизонтальный косой, поперечный, вертикальный косой);
Тип С – многооскольчатые сложные переломы.
Лечение
При стабильных или неполных переломах ладьевидной кости возможно использование консервативного метода лечения. Оно заключается в фиксировании лучезапястного сустава в нейтральном положении или в положении незначительной ульнарной девиации, а первый палец кисти при этом фиксируется в положении максимального отведения. При таком способе фиксации полностью исключаются движения ладьевидной костью и создаются условия для её сращения. Иммобилизация может быть выполнена как гипсовой повязкой, так и с помощью специального фиксатора или индивидуально изготовленного ортеза.
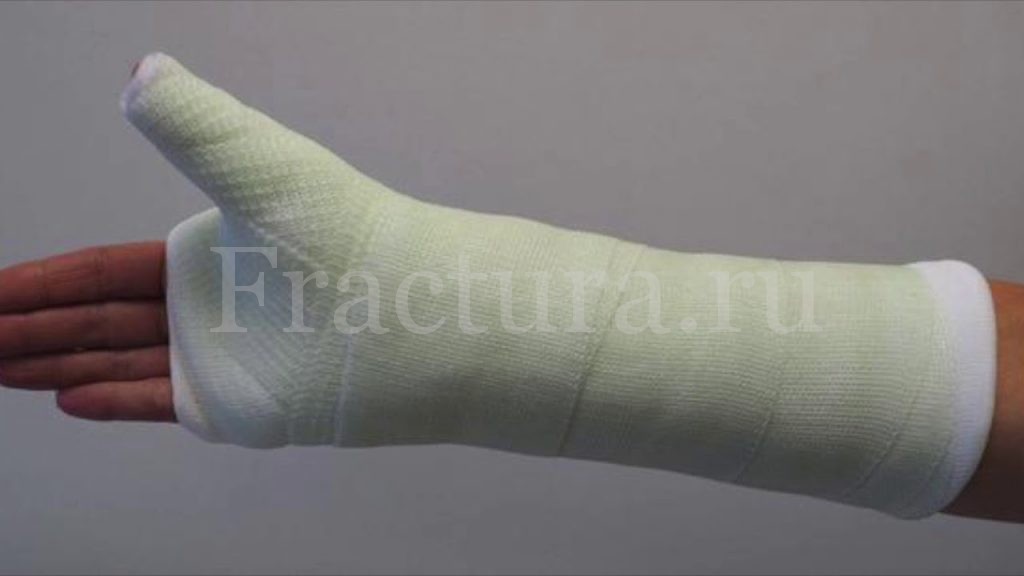
Срок иммобилизации зависит от типа перелома и составляет в средней 1,5-2 месяца. Иммобилизация кистевого сустава производится до достоверного (подтвержденного рентгенологически) сращения ладьевидной кости и может достигать 3 месяца. В последующем приступают к разработке, фиксированных ранее суставов или, при несращении, к оперативному лечению.
При нестабильных переломах, переломах со смещением, а также при несросшихся переломах ладьевидной кости пациенту предлагается оперативное лечение. Объемы и способы фиксации при оперативном лечении зависят напрямую зависят от типа перелома.
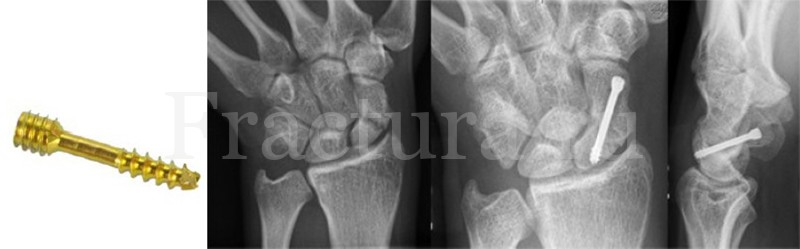
При простом двух фрагментарном переломе ладьевидной кости возможно малоинвазивное вмешательство: выполняется закрытая репозиция кости, фиксация спицей Киршнера 0,8-1 мм, для лучшего прохождения винта доступ увеличивают до 3-5 мм и фиксируют винтом Герберта. В завершение операции, после наложения асептической повязки, выполняют гипсовую иммобилизацию, сходную по своим параметрам с иммобилизацией при консервативном лечении.
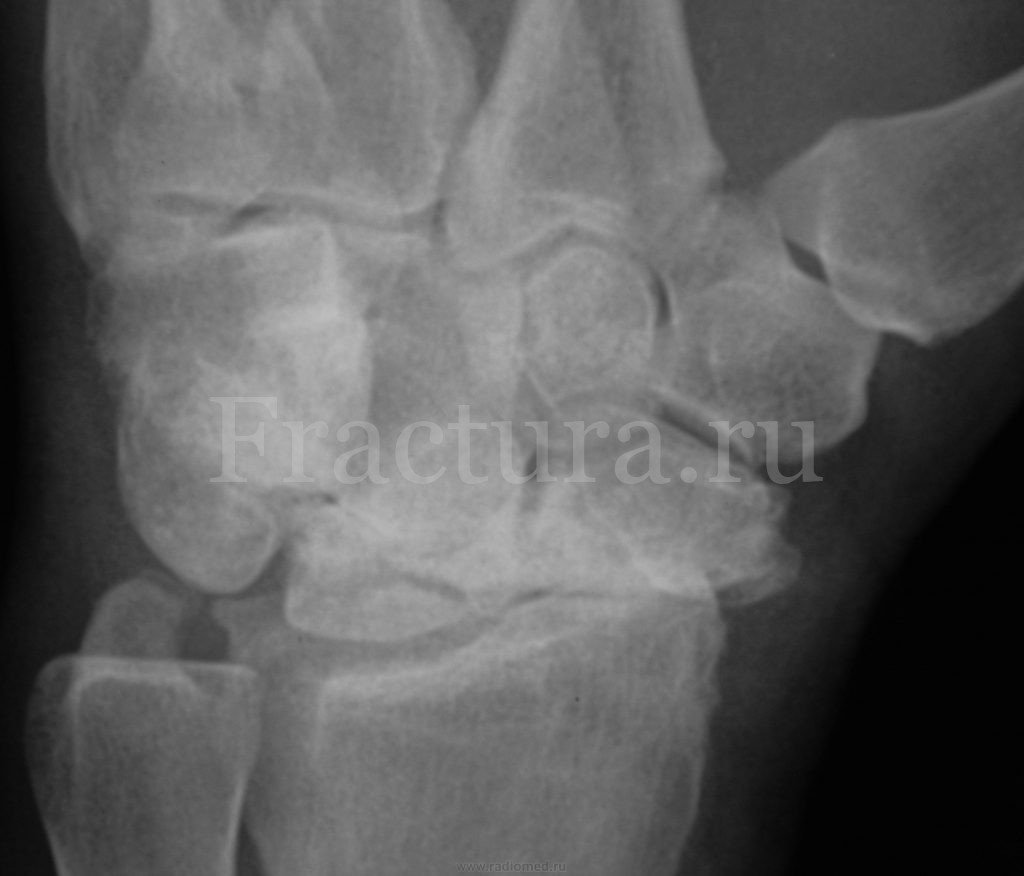
При многооскольчатых и несросшихся переломах ладьевидной кости из доступа по тылу кисти выполняется удаление нежизнеспособных частей кости. При этом, как правило, возникает дефект ладьевидной кости, который должен быть восполнен в полном объеме. Для замещения дефекта желательно использовать кровоснабжаемый костный трансплантат (участок латерального мыщелка бедра, гребня подвздошной кости, медиального мыщелка большеберцовой кости, трансплантат из лучевой кости на ретроградном кровотоке), но при невозможности его забора костную пластику выполняют не кровоснабжаемой костью. Фиксация также производится винтом Герберта.
Реабилитация
Иммобилизация кистевого сустава используется как при консервативном, так и при оперативном методе лечения переломов ладьевидной кости. В период иммобилизации для предотвращения отека кисти следует фиксировать кисть в косыночной иммобилизации так, чтобы кисть была на 10-15 градусов выше локтевого сустава. Так создается благоприятное условие для оттока венозной крови от кисти и отек уменьшается. Если кисть постоянно находится ниже локтевого сустава, то отек становится максимальным и создаются условия для образования фликтен, что пагубно влияет на заживление тканей и ставит под вопрос дальнейшую иммобилизацию гипсовой повязкой. Также для предотвращения отека кисти возможно использование эластичной компрессии и назначение венотонизирующих лекарственных средств, они усиливают отток венозной крови.
К упражнениям следует преступить сразу же после снятия иммобилизации в объемах, не превышающих рекомендации лечащего врача. Чрезмерное форсирование увеличения объема движений в кистевом суставе может способствовать образованию ложного сустава ладьевидной кости. На начальных этапах реабилитации для достижения покоя кистевого сустава в дневной и ночной периоды, могут использоваться полужесткие ортезы.

Разработка кистевого сустава должна проводиться под строгим контролем болевого синдрома, а его выраженность напрямую зависит от объема и интенсивности выполняемых упражнений.

Для уменьшения болевого синдрома в период реабилитации помимо анальгезирующих и противовоспалительных средств используются физиопроцедуры, такие как: фонофорез с гидрокортизоном, магнитотерапия. К разогревающим физиопроцедурам (лазер, парафинотерапия, электрофорез и т.д.) следует прибегать на втором и третьем этапе реабилитации так как в первые 1-3 недели они могут усилить отек и болевой синдром, что замедлит реабилитацию, но по истечению данного срока они успешно способствуют продвижению реабилитации.