 Травмы голеностопного сустава занимают лидирующие позиции в общем травматизме и составляют от 12 до 22 % от общего числа, уступая лишь перелому дистального метаэпифиза лучевой кости (перелом «луча в типичном месте»). Анатомически и биомеханически голеностопный сустав является одним из самых сложных суставов человеческого организма и испытывает на себе колоссальные нагрузки во время ходьбы и бега, превышающие в 6-8 раз массу тела.
Травмы голеностопного сустава занимают лидирующие позиции в общем травматизме и составляют от 12 до 22 % от общего числа, уступая лишь перелому дистального метаэпифиза лучевой кости (перелом «луча в типичном месте»). Анатомически и биомеханически голеностопный сустав является одним из самых сложных суставов человеческого организма и испытывает на себе колоссальные нагрузки во время ходьбы и бега, превышающие в 6-8 раз массу тела.
Каждый элемент, входящий в анатомическую структуру голеностопного сустава подвижен относительно других элементов и удерживается (стабилизируется) мощным связочным аппаратом. Связки голеностопного сустава хорошо развиты и испытывают не меньшие нагрузки, чем костные структуры. При воздействии травмирующей силы связочный аппарат голеностопного сустава повреждается первым, и при неправильном лечении обуславливает до 50 % неудовлетворительных исходов травмы.
 По механизму травмы большинство повреждений голеностопного сустава носят опосредованный ротационный характер (при «подворачивании» стопы) и обуславливаются движением таранной кости (стопы в целом) относительно условно фиксированной большеберцовой кости. Значительно реже травмирующим фактором выступает непосредственный удар в область голеностопного сустава.
По механизму травмы большинство повреждений голеностопного сустава носят опосредованный ротационный характер (при «подворачивании» стопы) и обуславливаются движением таранной кости (стопы в целом) относительно условно фиксированной большеберцовой кости. Значительно реже травмирующим фактором выступает непосредственный удар в область голеностопного сустава.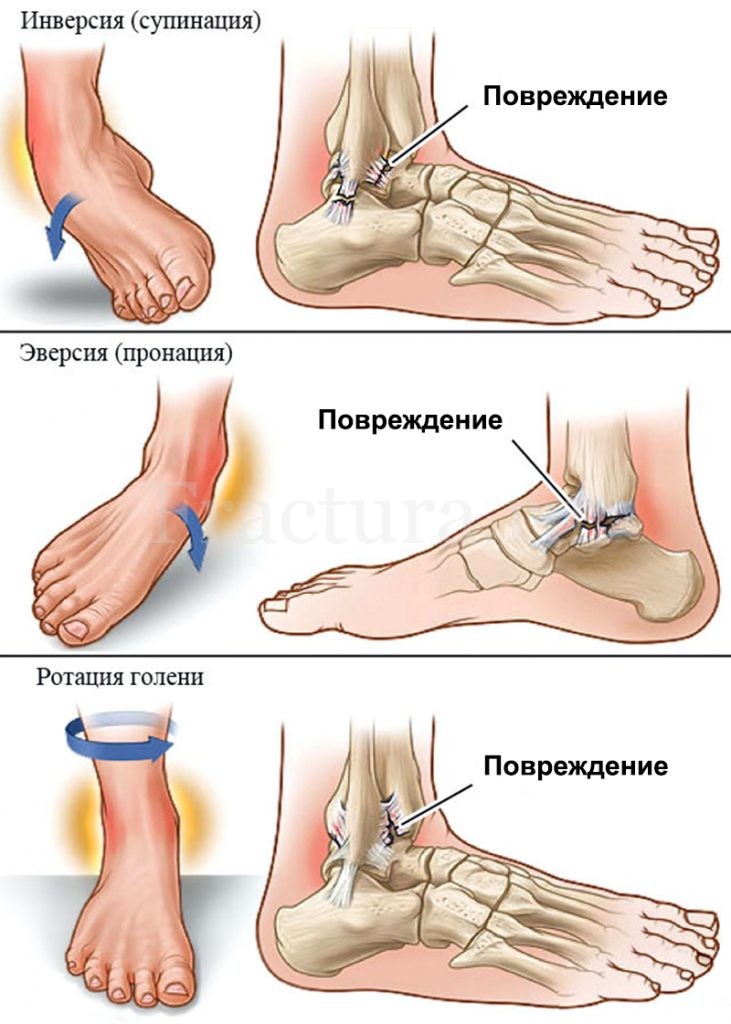
При супинационной травме (подворачивание стопы кнутри) чрезмерную нагрузку испытывают латеральные коллатеральные связки голеностопного сустава, что приводит либо к их разрыву либо к отрывному перелому латеральной лодыжки (линия перелома ближе к горизонтальной). Освободившаяся от латеральной стабилизации таранная кость при продолжении травмирующего воздействия с возрастающим усилием толкает медиальную лодыжку кнутри, что отрывает её в косом направлении и стопа вывихивается кнутри.
При пронационной травме (подворачивание стопы кнаружи) чрезмерная нагрузка повреждает медиальные стабилизаторы голеностопного сустава. Если связочный аппарат оказывается прочнее костной структуры происходит отрывной перелом медиальной лодыжки (70%), а если его прочность ниже, то разрывается дельтовидная связка (30%). Нестабильная таранная кость при продолжении травмирующего воздействия с возросшим усилием отталкивает наружную лодыжку, добавляется ротационное движение стопы кнаружи и латеральная лодыжка, повреждая дистальный межберцовый синдесмоз ломается в косом направлении, и стопа вывихивается кнаружи.
В связи с тем, что связочный аппарат голеностопного сустава имеет высокие прочностные характеристики и, если в момент травмы сустав был в согнутом или разогнутом положениях к вышеизложенным повреждениям могут добавиться отрывные переломы переднего или заднего краёв большеберцовой кости.
Содержание статьи:
Клиника
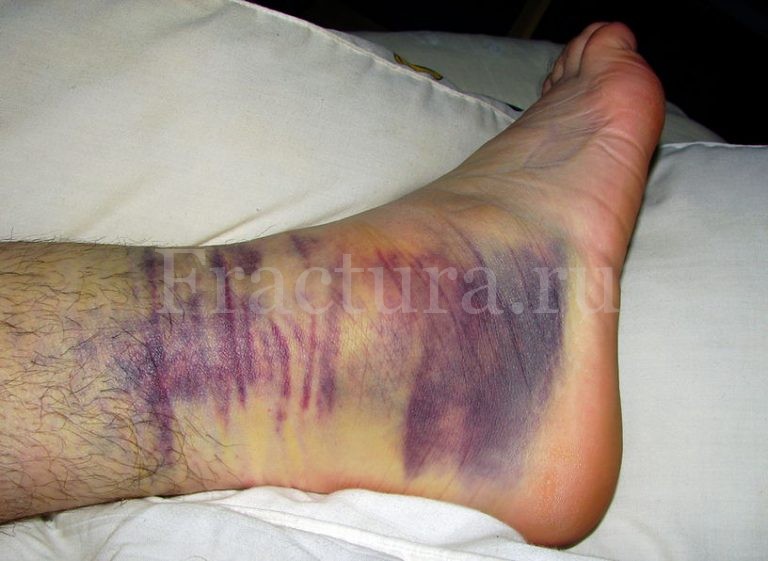
После прекращения травмирующего воздействия (как правило это подворачивание стопы) возникает резкая боль в голеностопном суставе. Внешне сустав может быть деформирован. Резко нарастает его отёчность, возможно формирование подкожной гематомы. Движения в суставе сопровождаются усилением боли, а осевая нагрузка на конечность невозможна.
Диагностика
Для правильной диагностики и оценки объёма повреждения голеностопного сустава необходимо понимать механизм возникновения травмы.

При рентгенодиагностике выполнение простой переднезадней проекции является малоинформативным в отношении повреждений дистального межберцового синдесмоза. Поэтому выполняется специализированная (косая) проекция для голеностопного сустава – проекция «гнездо». Голень ротирована кнутри на 15-200, а стопа разогнута на 10-120. На рентгенограмме при этом не происходит наложения малоберцовой на большеберцовую кость, а дистальный межберцовый сустав отчетливо визуализируется.
Боковая проекция является информативной для выявления повреждений голеностопного сустава и является обязательной к выполнению.


При внутрисуставном характере повреждения, а также при много-оскольчатых переломах рекомендуется выполнить компьютерную томографию сустава – это позволит полностью оценить масштабы повреждения и подобрать оптимальную тактику лечения.
Классификация
Переломы лодыжек принято разделять на стабильные и нестабильные. В основе данного разделения лежит условное представление лодыжечной вилки, состоящей из 3 костей и связочного аппарата в виде кольца. Связочный аппарат является ригидным и надежно стабилизирует голеностопный сустав. Поэтому изолированное повреждение одного из элементов «кольца» не приводит к его дестабилизации (до 85 % повреждений) и является стабильным. При повреждении нескольких элементов (перелом обеих лодыжек, перелом одной из лодыжек и разрыв связок на противоположной стороне) происходит разрушение «кольца» голеностопного сустава, и таранная кость свободно смещается по направлению травмирующей силы – такое повреждение является нестабильным (15% повреждений).


Классификация Lauge-Hansen разделяет повреждения лодыжек в зависимости от механизма повреждения и направления травмирующей силы:
 Супинация и ротация кнаружи – разрывается передняя порция дистального межберцового синдесмоза, наружная лодыжка ломается в косом направлении на уровне синдесмоза, повреждается задняя порция капсулы сустава, иногда сопровождающаяся отрывом заднего края большеберцовой кости, затем отрывается внутренняя лодыжка или разрывается дельтовидная связка, стопа вывихивается кнаружи.
Супинация и ротация кнаружи – разрывается передняя порция дистального межберцового синдесмоза, наружная лодыжка ломается в косом направлении на уровне синдесмоза, повреждается задняя порция капсулы сустава, иногда сопровождающаяся отрывом заднего края большеберцовой кости, затем отрывается внутренняя лодыжка или разрывается дельтовидная связка, стопа вывихивается кнаружи.
Пронация и ротация кнаружи – отрывной перелом внутренней лодыжки в поперечном направлении или разрыв дельтовидной связки, разрыв межберцового синдесмоза, перелом малоберцовой кости на уровне не ниже 6-7 см над суставом и разрыв межкостной мембраны до уровня перелома, иногда дополнительно возникает перелом заднего края большеберцовой кости или разрыв задней порции капсулы сустава, стопа вывихивается кнаружи и кзади.
Пронация и отведение – отрывной перелом внутренней лодыжки в поперечном направлении или разрыв дельтовидной связки, полное повреждение дистального межберцового синдесмоза, редко сопровождается переломом латерального края суставной поверхности большеберцовой кости, перелом малоберцовой кости на уровне сустава в поперечном или косом направлении с короткой линией излома.
Супинация и приведение – отрывной перелом наружной лодыжки в поперечном направлении ниже уровня сустава (подсиндесмозный) или (что бывает крайне редко) повреждение дистальных малоберцовых связок, перелом внутренней лодыжки с линией излома близкой к вертикальной, часто сопровождается импрессией суставной поверхности сустава.
Пронация и дорзифлексия – перелом медиальной лодыжки (зачастую фрагментарный или могооскольчатый), повреждение суставной поверхности переднего края и отрывной перелом заднего края большеберцовой кости, надсиндесмозный перелом малоберцовой кости (Синдесмоз, как правило, остается интактным).
Именные переломы лодыжек: супинационный перелом обеих лодыжек называют переломом Мальгени, а пронационный перелом обеих лодыжек переломом Дюпюитрена.
Классификация AO/ASIF:
 Тип А подсиндесмозное повреждение голеностопного сустава:
Тип А подсиндесмозное повреждение голеностопного сустава:
А1 – изолированный отрывной подсиндесмозный перелом наружной лодыжки или разрыв дистальных малоберцовых связок;
А2 – подсиндесмозное повреждение латеральной лодыжки сочетается с переломом медиальной лодыжки
А3 – подсиндесмозное повреждение латеральной лодыжки сочетается с переломом заднемедиального края большеберцовой кости (единым блоком).
Тип В чрезсиндесмозное повреждение голеностопного сустава:
В1 – изолированный чрезсиндесмозный перелом наружной лодыжки;
В2 – чрезсиндесмозный перелом наружной лодыжки в сочетании с отрывным переломом внутренней лодыжки в поперечном направлении или разрывом дельтовидной связки;
В3 – чрезсиндесмозный перелом наружной лодыжки в сочетании с отрывным переломом внутренней лодыжки в поперечном направлении или разрывом дельтовидной связки, а также перелом заднего края большеберцовой кости.
Тип С надсиндесмозное повреждение голеностопного сустава:
С1 – перелом малоберцовой кости выше уровня голеностопного сустава на 6-7 см, разрыв межкостной мембраны до уровня перелома, разрыв межберцового синдесмоза, разрыв дельтовидной связки;
С2 – многооскольчатый перелом малоберцовой кости выше уровня голеностопного сустава на 6-7 см, разрыв межкостной мембраны до уровня перелома, разрыв межберцового синдесмоза, отрывной перелом медиальной лодыжки и заднего края большеберцовой кости;
С3 – перелом малоберцовой кости на уровне её шейки, полный разрыв межкостной мембраны, разрыв межберцового синдесмоза, отрывной перелом медиальной лодыжки.
Лечение
Большинство типов переломов лодыжек поддаются консервативному лечению гипсовой иммобилизацией. При этом, если перелом был со смещением, предварительно выполняется репозиция костных отломков и только затем гипсовая иммобилизация. Средний срок иммобилизации составляет 2,5-3 месяца с последующей реабилитацией и восстановлением работоспособности через 4-6 месяцев с момента травмы.
Оперативное лечение предлагается в случаях неэффективности гипсовой иммобилизации, наличии не устранённых репозицией смещений, а также при наличии вторичных смещений в процессе консервативного лечения. Также к оперативному лечению прибегают при необходимости более ранней активизации пациента и скорейшего возращения ему работоспособности, что особенно важно в связи со стремительным развитием рыночной экономики.



Реабилитация
Сроки начала реабилитации напрямую зависят от выбора способа и метода лечения повреждения голеностопного сустава.
В случаях консервативного лечения начало активных реабилитационных мероприятий совпадает с устранением иммобилизации голеностопного сустава (снятие гипса) и разрешением лечащим врачом осевой нагрузки.
В случаях оперативного лечения реабилитация начинается раньше в связи с наличием внутренней фиксации костных отломков. К разработке голеностопного сустава приступают на 2-3 неделю с момента операции, делая упор на разгибании сустава так как это позволит в последующем ходить без хромоты. На данный момент металлоконструкции, используемые для остеосинтеза лодыжек не способны выдерживать динамическую нагрузку, возникающую при ходьбе. Поэтому осевую нагрузку на голеностопный сустав (полностью наступать на ногу) даже после оперативного лечения разрешают не сразу, а только с момента, когда начинает формироваться полноценная костная мозоль – 2-3 месяца с момента операции. Современные металлоконструкции позволяют выполнять более полноценный остеосинтез и существенно сокращают сроки реабилитации.
