 Дистальный конец плечевой кости участвует в формировании локтевого сустава и имеет сложное анатомическое строение, позволяющее совершать огромный спектр движений.
Дистальный конец плечевой кости участвует в формировании локтевого сустава и имеет сложное анатомическое строение, позволяющее совершать огромный спектр движений.
 Механизм перелома может быть, как прямым – падение на локтевой сустав, так и непрямым – падение на кисть, но рука, при этом, согнута в локтевом суставе. При непрямом механизме травмы всегда стоит уделить особое внимание дистальному отделу предплечья т.к. возможно сочетание переломов в обеих зонах.
Механизм перелома может быть, как прямым – падение на локтевой сустав, так и непрямым – падение на кисть, но рука, при этом, согнута в локтевом суставе. При непрямом механизме травмы всегда стоит уделить особое внимание дистальному отделу предплечья т.к. возможно сочетание переломов в обеих зонах.
Содержание статьи:
Клиника
 После падения на руку возникает резкая боль в области локтевого сустава, заметна его деформация (треугольник Гюнтера становится ассиметричным), движения в локтевом суставе сопровождаются усилением боли и резко ограничены. В течение короткого времени нарастает отечность в области локтевого сустава и, иногда, появляется парестезия (ощущение жжения, покалывания, ползания «мурашек»). На 2-3 сутки с момента травмы отек становится максимальным и часто сопровождается наличием фликтен.
После падения на руку возникает резкая боль в области локтевого сустава, заметна его деформация (треугольник Гюнтера становится ассиметричным), движения в локтевом суставе сопровождаются усилением боли и резко ограничены. В течение короткого времени нарастает отечность в области локтевого сустава и, иногда, появляется парестезия (ощущение жжения, покалывания, ползания «мурашек»). На 2-3 сутки с момента травмы отек становится максимальным и часто сопровождается наличием фликтен.
Диагностика
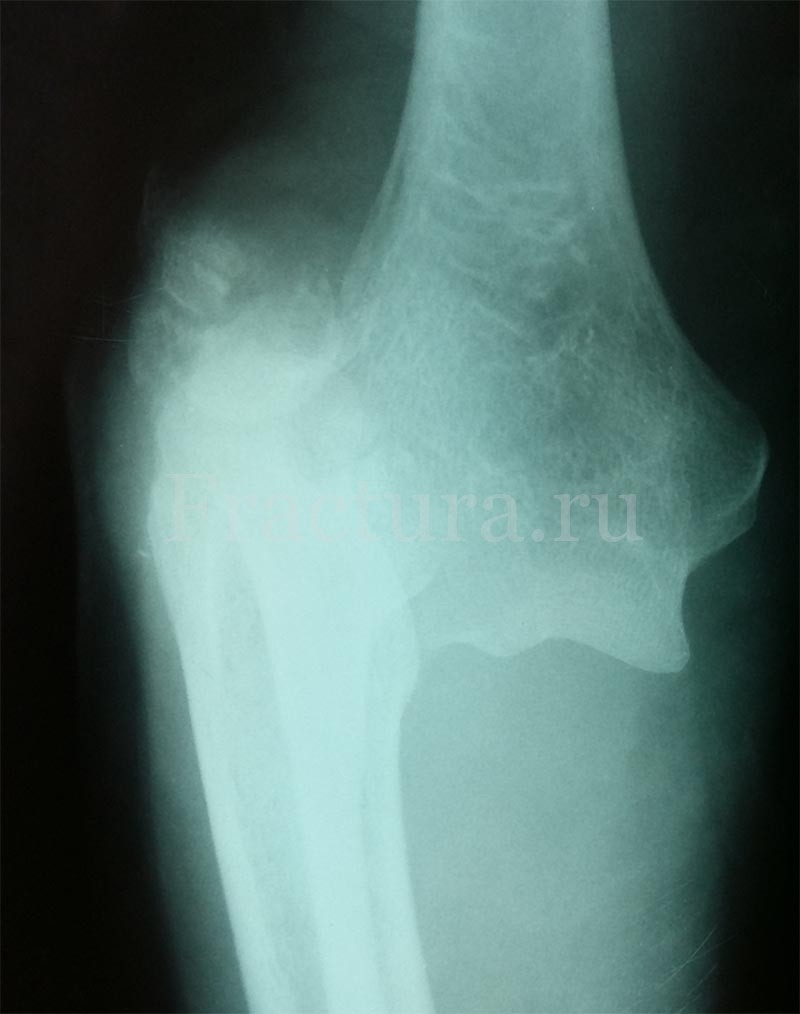
В диагностике на первое место выходит яркая клиническая картина травмы и характерный внешний вид поврежденного локтевого сустава. Для постановки диагноза достаточно выполнения рентгенограмм в передне-задней и боковой проекциях. Т.к., зачастую, повреждение носит внутрисуставной характер (95% всех переломов дистального плеча), показано выполнение компьютерной томографии в сочетании с 3D визуализацией – это позволяет более точно оценить тяжесть повреждения и правильнее подойти к подбору способа фиксации отломков.
Классификация
 AO/ASIF:
AO/ASIF:
Околосуставные переломы:
А1 – отрыв одного из надмыщелков плечевой кости;
А2 – простой внесуставной поперечный перелом плечевой кости;
А3 – оскольчатый внесуставной метафизарный перелом плечевой кости.
Неполные внутрисуставные переломы:
В1 – внутрисуставной перелом латерального мыщелка плечевой кости, медиальный мыщелок связан с диафизом;
В2 – внутрисуставной перелом медиального мыщелка, латеральный мыщелок связан с диафизом;
В3 – «срезающий» внутрисуставной перелом головки мыщелка плечевой кости с суставным блоком;
Полные внутрисуставные переломы:
С1 – простые полные внутрисуставные переломы. По линии перелома T-, Y-, V – образные;
С2 – простые полные внутрисуставные переломы в сочетании с оскольчатым переломом метафиза плеча;
С3 – многооскольчатые полные внутрисуставные переломы.
Лечение
Внутрисуставные переломы дистального метаэпифиза плечевой кости составляют 18-20% от общего числа внутрисуставных повреждений. Только при точном восстановлении поврежденных структур и их стабильной фиксации возможно достижение хороших результатов лечения. Несоответствие суставных поверхностей между собой в результате их повреждения изменяет биомеханику движений и приводит к формированию контрактуры сустава и развитию посттравматического остеоартроза.
Локтевой сустав является одним из самых активных и «нежных» суставов, поэтому иммобилизационная контрактура развивается уже через 2-3 недели с момента травмы.
Консервативному лечению с хорошим результатом поддаются простые внутри и внесуставные переломы плечевой кости без смещения отломков, а также простые внесуставные переломы дистального метаэпифиза со смещением отломков после выполнения закрытой репозиции.
Для остальных типов переломов предпочтительно использовать открытые способы остеосинтеза – так возможно достичь максимально точного восстановления конгруэнтности суставных поверхностей.






Реабилитация
Реабилитационные мероприятия можно разделить на ранние до 3-4 недель с момента операции (снятия иммобилизации) и поздние – более 4 недель.
К ранним мероприятиям относятся, в основном, пассивные техники:
– различные методики мягкого лимфодренажного массажа верхней конечности, а также миофасциальный массаж (избегая взаимодействия с областью послеоперационной раны/рубца);
– «пассивная мобилизация» – движения суставом в различных плоскостях без сокращения мышц до ощущения легкой болезненности. Данные мероприятия выполняются только инструктором в объёмах, разрешенных лечащим врачом;
– аккуратное выполнение постизометрической релаксации – восстановление тонуса напряженной мышцы методом её безболезненного растяжения;
– физиопроцедуры: локальная криотерапия, магнитотерапия.
Активные движения в локтевом суставе необходимо начинать со 2-3 недели с момента операции или в тот же день после снятия иммобилизации, если был выбран консервативный метод лечения.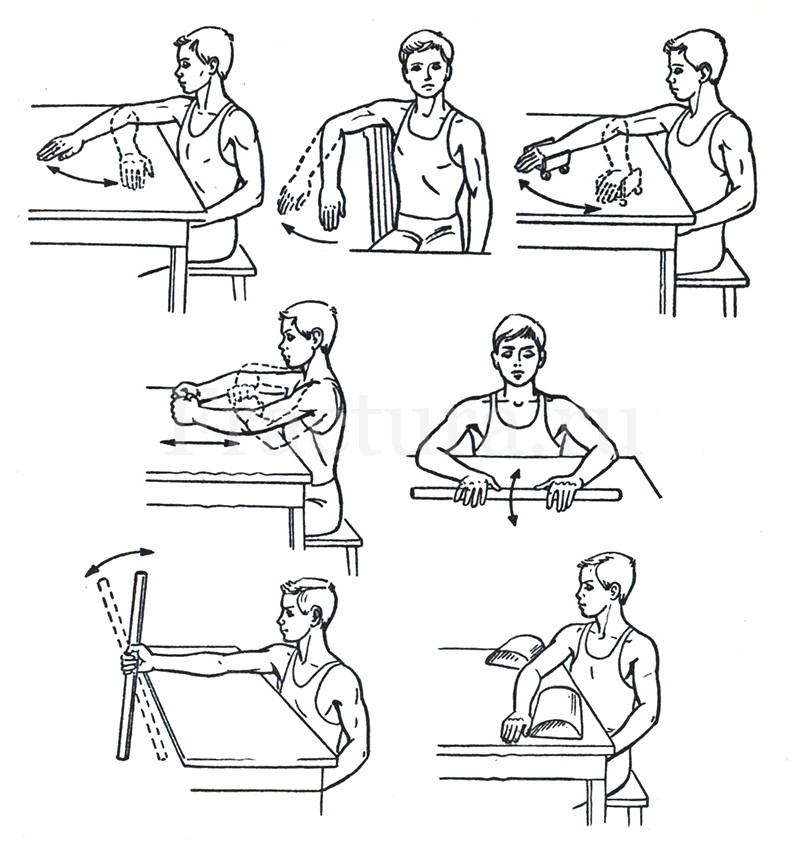
В позднем реабилитационном периоде, после уменьшения отечности в области локтевого сустава возможно выполнение полноценных массажных методик, а также методик, предотвращающих спаивание рубца с подлежащими тканями (если был выбран оперативный метод лечения).
Интенсивность активных и пассивных движений в локтевом суставе постепенно наращивают под контролем болевого синдрома – активизация не должна причинять боль — это остановит прогресс разработки.
Для уменьшения болевого синдрома в процессе разработки сустава возможно применение системных и местных анальгезирующих средств. Возможно использование различных поддерживающих ортезов.
Разогревание локтевого сустава физическими средствами и методами, а также использование разогревающих мазей усиливает отёчность сустава и способствует нарастанию болевого синдрома, что, в свою очередь, останавливает прогресс реабилитации.