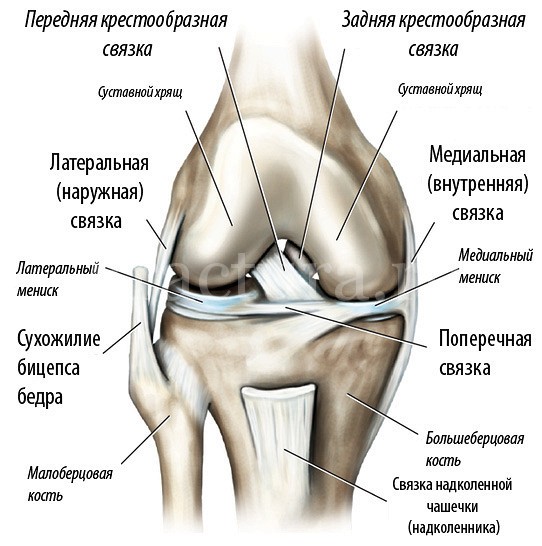
 Переломы мыщелков большеберцовой кости насчитывают до 9% от общего числа переломов костей голени. Около 50 % таких переломов приходится на пешеходов, сбитых легковым автомобилем. Чаще встречаются импрессионные переломы наружного мыщелка (75-80%), более редки переломы обоих мыщелков и реже всего встречаются оскольчатые переломы мыщелков, а также внесуставные переломы проксимального отдела голени и бугристости большеберцовой кости.
Переломы мыщелков большеберцовой кости насчитывают до 9% от общего числа переломов костей голени. Около 50 % таких переломов приходится на пешеходов, сбитых легковым автомобилем. Чаще встречаются импрессионные переломы наружного мыщелка (75-80%), более редки переломы обоих мыщелков и реже всего встречаются оскольчатые переломы мыщелков, а также внесуставные переломы проксимального отдела голени и бугристости большеберцовой кости.
Содержание статьи:
Механизм травмы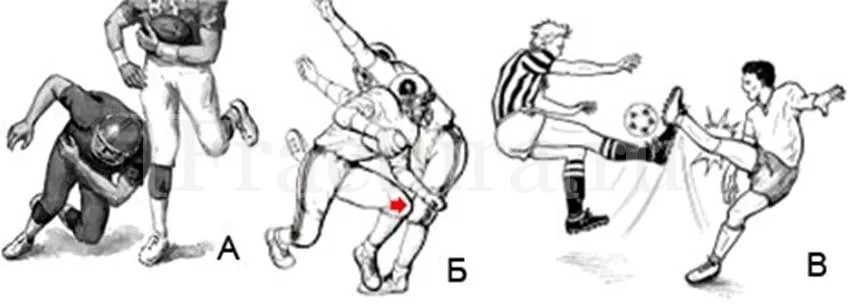
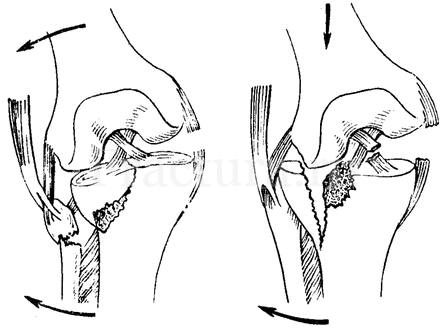
Переломы проксимального отдела голени могут возникнуть как при прямом высокоэнергетическом воздействии, так и при низкоэнергетическом, опосредованном воздействии. Чем выше травмирующая сила, тем большее количество отломков образуется при переломе, и выше степень мягкотканых повреждений. Отмечается тенденция возникновения компрессионных переломов мыщелков большеберцовой кости при травме, полученной в момент сгибания конечности. Откалывание мыщелков происходит, как правило, при разгибании конечности.
Классификация
Принято разделять переломы проксимального отдела голени на внутрисуставные и внесуставные.
Классификация Schatzker J. (1979):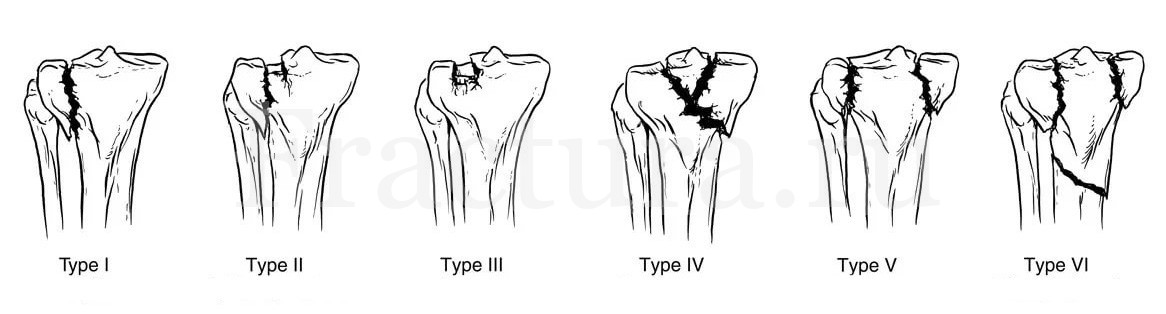
I тип – вертикальный (в сагиттальной проекции) перелом, «раскол» латерального мыщелка
II тип – вертикальный перелом латерального мыщелка в сочетании с импрессией его суставной площадки (часто встречается при высокой энергии травмы и в старшей возрастной группе);
III тип – глубокая импрессия суставной поверхности латерального мыщелка без повреждения наружного кортикального слоя;
IV тип – вертикальный перелом медиального мыщелка в сочетании с импрессией его суставной площадки или без неё;
V тип – перелом с отколом обоих мыщелков большеберцовой кости;
VI тип – многооскольчатый внутрисуставной перелом проксимального отдела большеберцовой кости, полностью разобщающий проксимальные и дистальные отломки.
Классификация АО: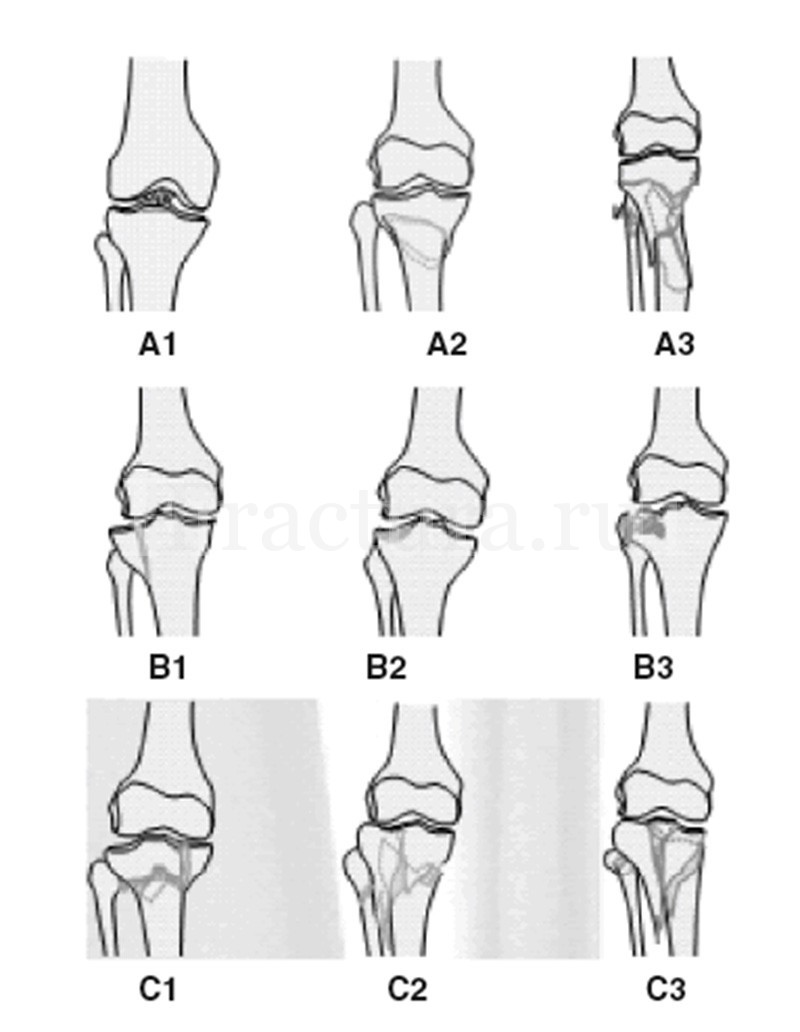
Внесуставные:
А1 – отрыв межмыщелкового возвышения;
А2 – простой метафизарный перелом большеберцовой кости;
А3 – оскольчатый метафизарный перелом большеберцовой кости.
Внутрисуставные не полные:
В1 – чистое раскалывание латерального мыщелка большеберцовой кости;
В2 – чистое вдавление латерального мыщелка большеберцовой кости;
В3 – раскалывание-вдавление латерального мыщелка большеберцовой кости.
Внутрисуставные полные:
С1 – простой полный внутрисуставной перелом проксимального отдела большеберцовой кости;
С2 – метафизарный оскольчатый перелом в сочетании с простым внутрисуставным переломом проксимального отдела большеберцовой кости;
С3 – многооскольчатый полный перелом проксимального отдела большеберцовой кости.
Классификация Т. Moore:
I тип – вертикальный (в сагиттальной проекции) перелом медиального мыщелка.
II тип – в зону перелома вовлечено межмыщелковое возвышение, имеется нестабильность коленного сустава, характерная повреждению крестообразных связок.
III тип – отрывной перелом края одного из мыщелков.
IV тип – импрессионный перелом плато большеберцовой кости.
V тип – многооскольчатый перелом обоих мыщелков большеберцовой кости. Оба мыщелка разобщены друг от друга и от дистального фрагмента.
Клиника
При внутрисуставных переломах отмечается резкое ограничение движений, выраженный болевой синдром. Такие повреждения часто сопровождаются гемартрозом. При внесуставных переломах, а также при массивных внутрисуставных переломах может отмечаться нестабильность коленного сустава.
Диагностика
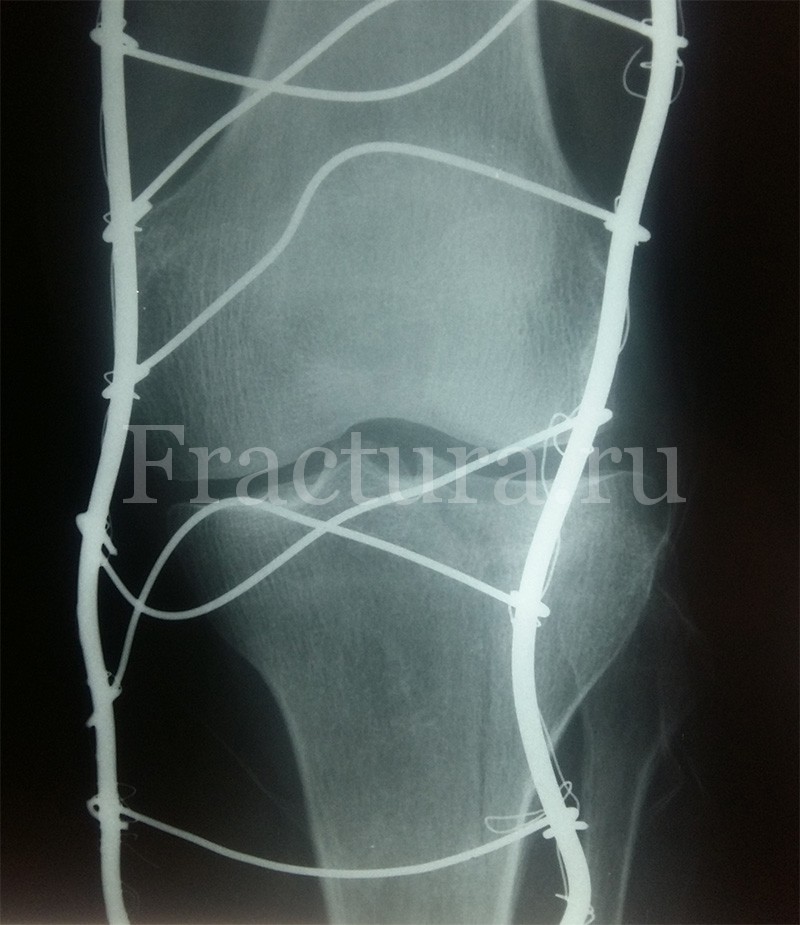
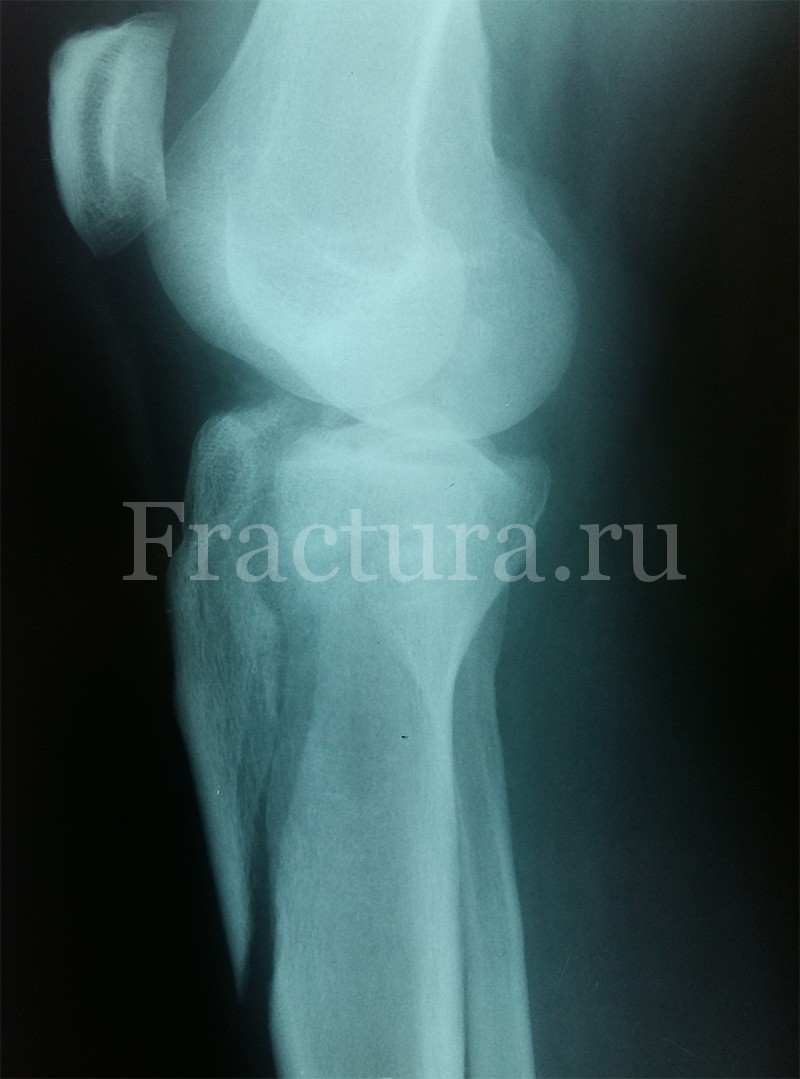
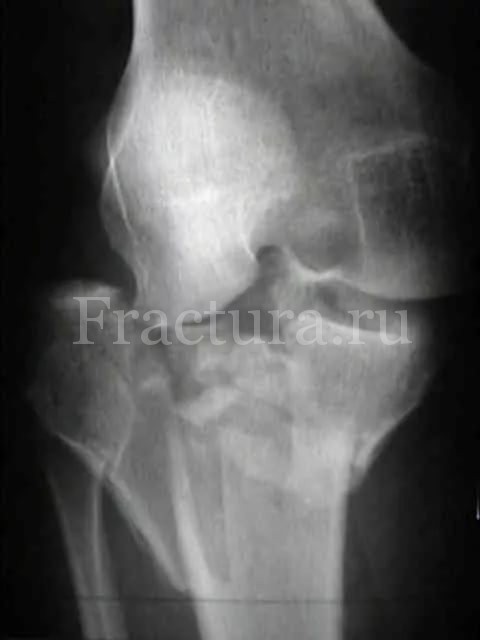 Для постановки диагноза достаточно выполнения простых рентгенограмм коленного сустава в 2 проекциях. К ошибочному диагнозу может привести отсутствие явной костной патологии на обычных рентгенограммах, но при этом отмечается наличие гемартроза коленного сустава. В таких случаях компьютерная томография позволяет разрешить возникшие сомнения диагностики. Все внутрисуставные переломы большеберцовой кости являются показанием для выполнения КТ – это позволяет правильно оценить объемы повреждения и облегчает планирование тактики лечения.
Для постановки диагноза достаточно выполнения простых рентгенограмм коленного сустава в 2 проекциях. К ошибочному диагнозу может привести отсутствие явной костной патологии на обычных рентгенограммах, но при этом отмечается наличие гемартроза коленного сустава. В таких случаях компьютерная томография позволяет разрешить возникшие сомнения диагностики. Все внутрисуставные переломы большеберцовой кости являются показанием для выполнения КТ – это позволяет правильно оценить объемы повреждения и облегчает планирование тактики лечения.
 Более чем в 50 % случаев переломы проксимального отдела сопровождаются теми или иными повреждениями связочного аппарата коленного сустава (50% переломов латерального плато сопровождается повреждением латерального мениска). В таких случаях лучшим методом диагностики выступает МРТ.
Более чем в 50 % случаев переломы проксимального отдела сопровождаются теми или иными повреждениями связочного аппарата коленного сустава (50% переломов латерального плато сопровождается повреждением латерального мениска). В таких случаях лучшим методом диагностики выступает МРТ.
УЗИ мягких тканей и связочного аппарата области коленного сустава является перспективным и информативным методом исследования, но является мало востребованным из-за субъективности интерпретации полученных данных.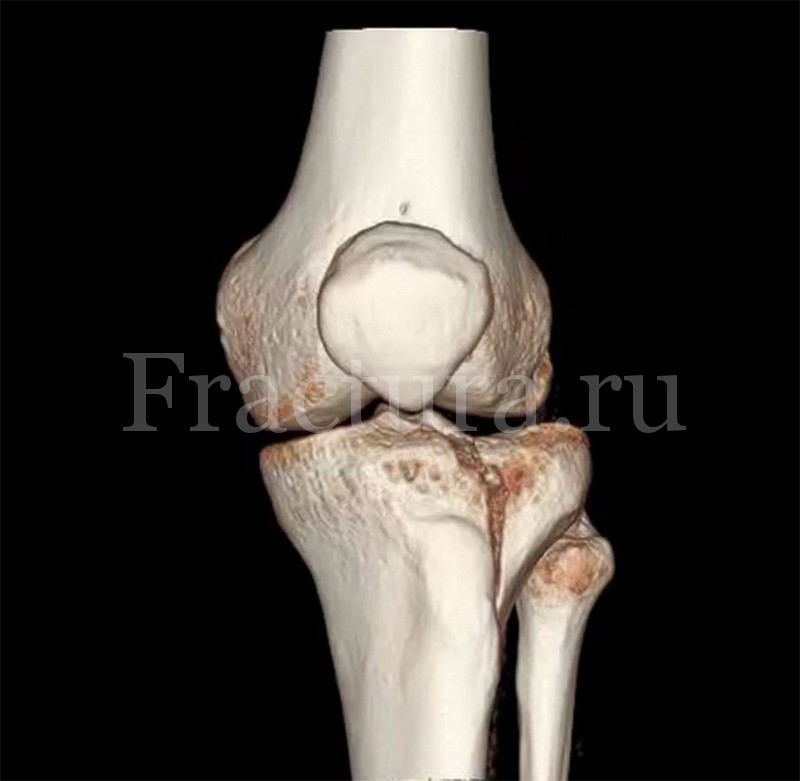
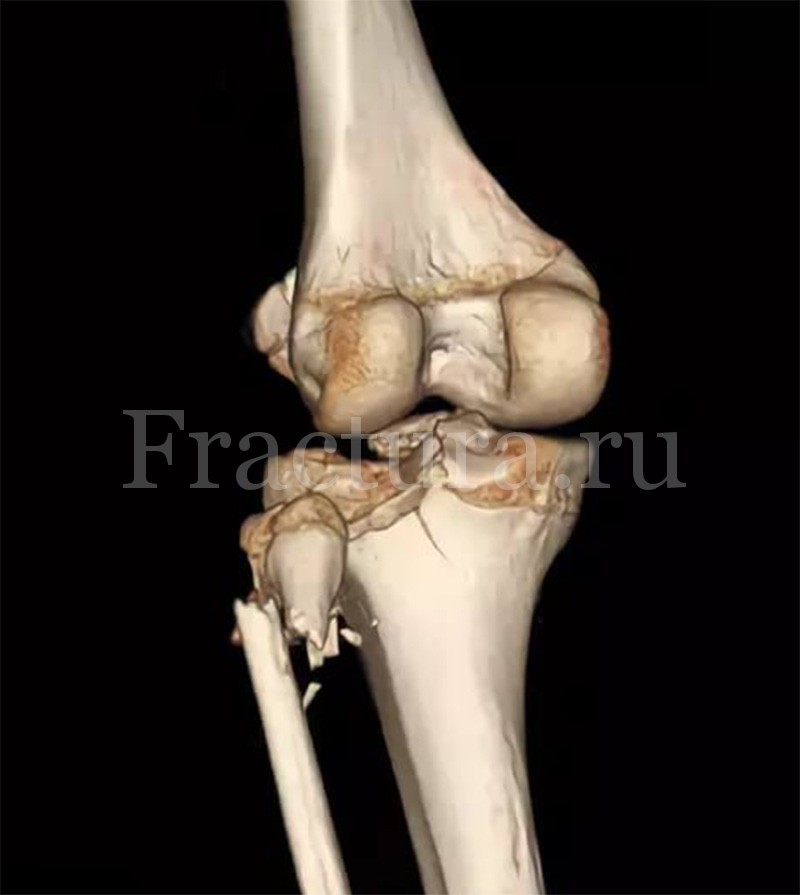
Лечение
Импрессионные внутрисуставные переломы большеберцовой кости с незначительной степенью компрессии возможно лечить консервативно, используя гипсовую иммобилизацию. Зачастую такие переломы сопровождаются гемартрозом, что требует выполнения санационных пункций коленного сустава, эластической компрессии, а также холодовых аппликаций первые 1-3 дня с момента травмы.
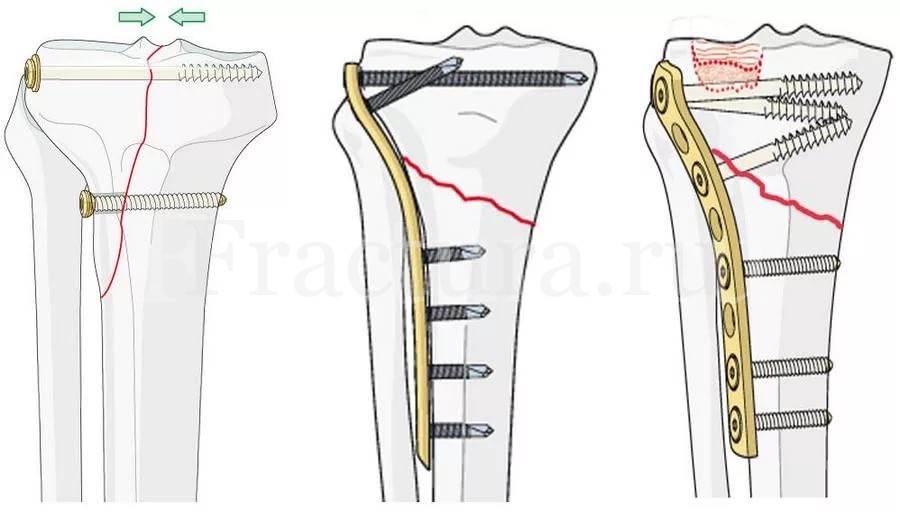
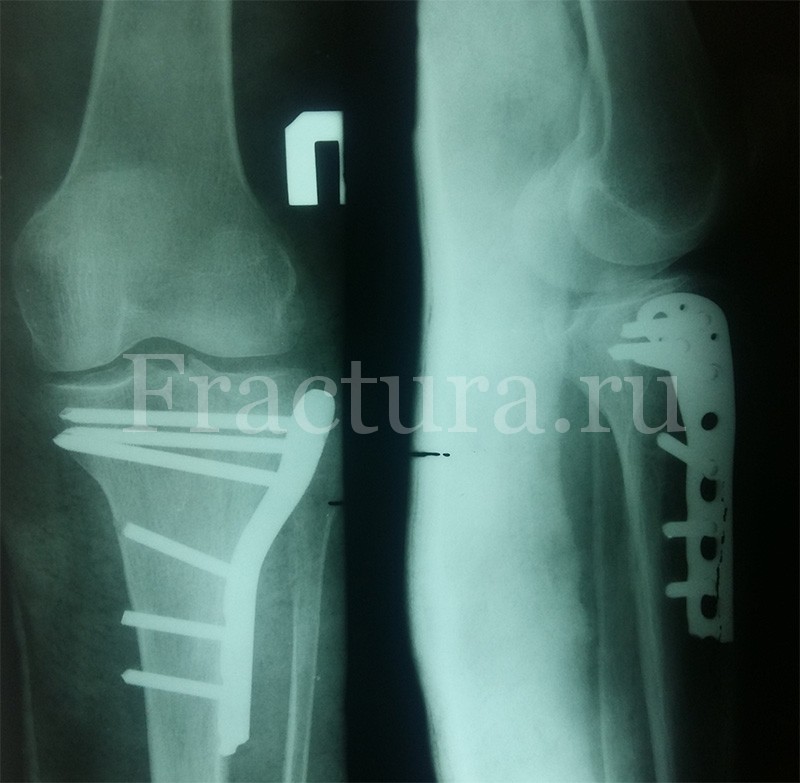 Значительные импрессионные переломы (более 2 мм), а также переломы мыщелков большеберцовой кости, приводящие к нестабильности коленного сустава, требуют оперативного лечения с использованием тех или иных методов фиксации. Как этап оперативного лечения может быть использовано скелетное вытяжение.
Значительные импрессионные переломы (более 2 мм), а также переломы мыщелков большеберцовой кости, приводящие к нестабильности коленного сустава, требуют оперативного лечения с использованием тех или иных методов фиксации. Как этап оперативного лечения может быть использовано скелетное вытяжение.
В ряде случаев, при массивном повреждении с потерей значительного количества костной массы, скелетное вытяжение (внешняя фиксация) проводится до образования костной мозоли, с последующим первичным эндопротезированием коленного сустава.
Реабилитация
В раннем посттравматическом периоде реабилитационные мероприятия должны быть направлены на преодоление мышечной гипотрофии и увеличение общего тонуса пациента. Это достигается ранней активизацией пациента, его обучением перемещению с помощью внешней опоры (если не было использовано скелетное вытяжение, как метод лечения), а также выполнением общеукрепляющих упражнений и физиотерапии. В обязательном порядке выполняются упражнения для профилактики контрактур в смежных суставах.
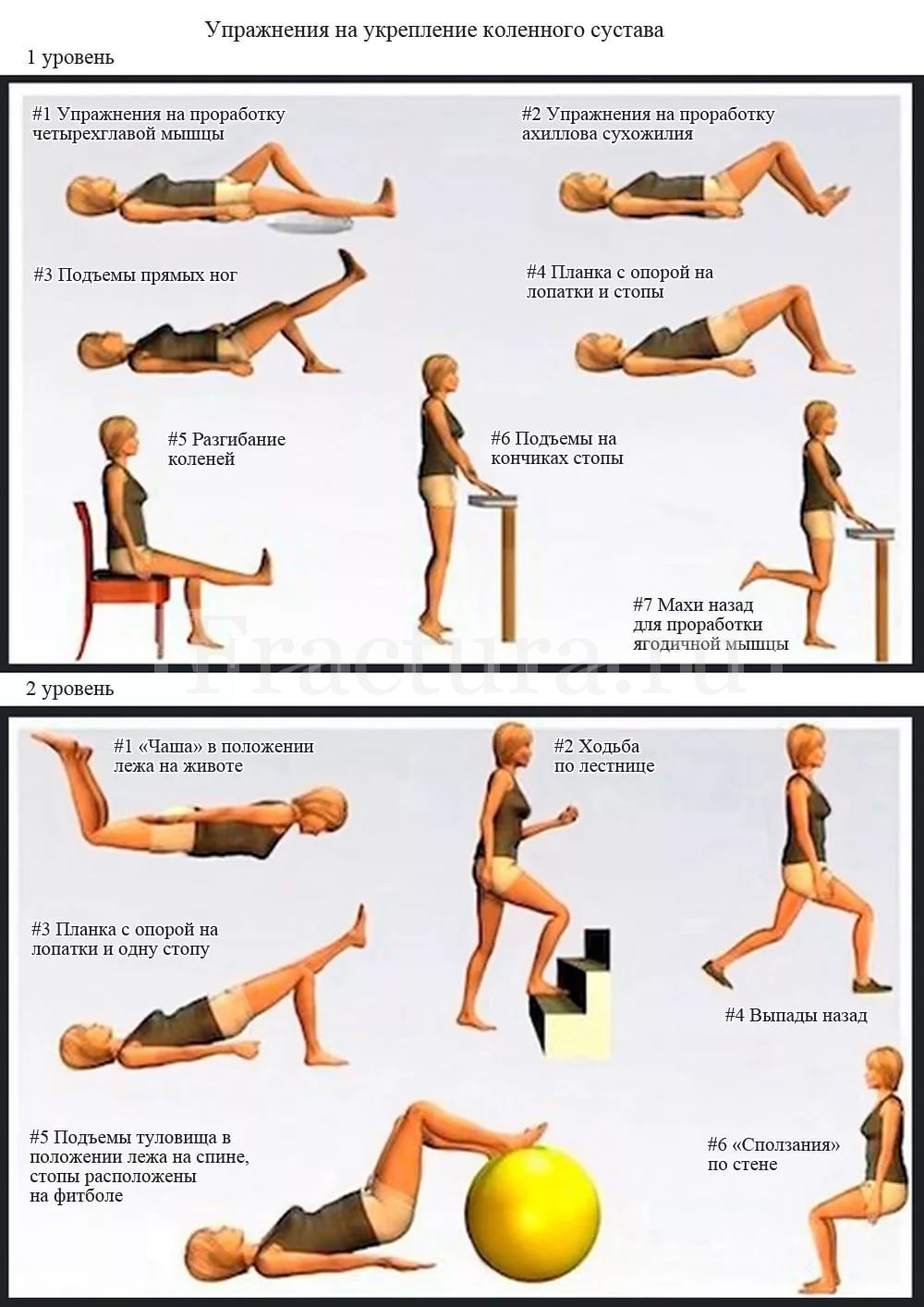 В последующем, когда реабилитационная программа позволит активные движения в поврежденном коленном суставе, следует незамедлительно приступить к восстановлению амплитуды движений коленного сустава (максимальный результат, как правило, достигается под контролем инструктора ЛФК и с помощью специализированных для разработки коленных суставов устройств).
В последующем, когда реабилитационная программа позволит активные движения в поврежденном коленном суставе, следует незамедлительно приступить к восстановлению амплитуды движений коленного сустава (максимальный результат, как правило, достигается под контролем инструктора ЛФК и с помощью специализированных для разработки коленных суставов устройств).
Занятия обязательно должны включать в себя упражнения, нацеленные на укрепление «стабилизаторов» коленного сустава – это приводит к прогностически более благоприятному исходу, а также является хорошей профилактикой повторных повреждений.