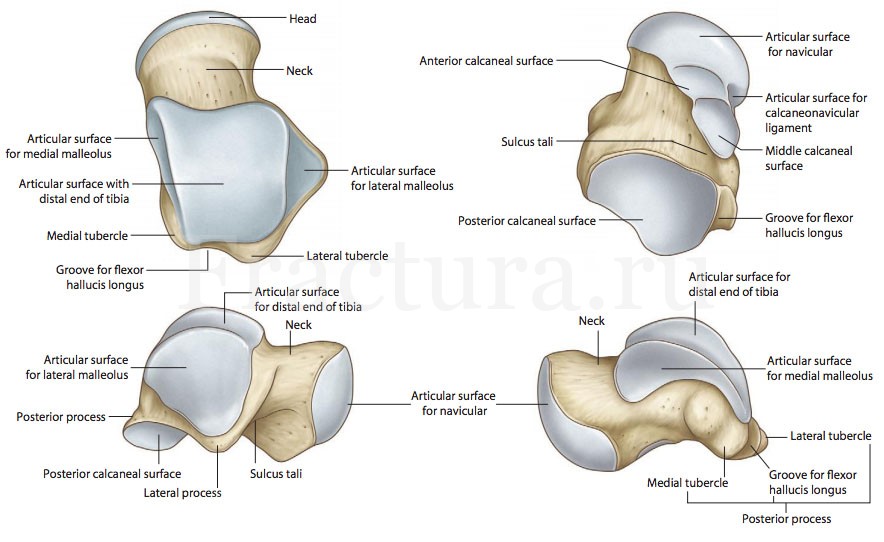
 Таранная кость одна из центральных костей предплюсны, участвующая в образовании голеностопного сустава. Таранная кость располагается между большеберцовой, ладьевидной и пяточной костями с каждой из них образует сустав и переносит вес всего тела на стопу. Таранная кость по своей структуре плотнее чем остальные кости предплюсны т.к. постоянно испытывает на себе более тяжелые нагрузки.
Таранная кость одна из центральных костей предплюсны, участвующая в образовании голеностопного сустава. Таранная кость располагается между большеберцовой, ладьевидной и пяточной костями с каждой из них образует сустав и переносит вес всего тела на стопу. Таранная кость по своей структуре плотнее чем остальные кости предплюсны т.к. постоянно испытывает на себе более тяжелые нагрузки.
Помимо того, что таранная кость занимает центральное положение в биомеханике голеностопного сустава и стопы, к её особенностям также относится отсутствие крепящихся к ней сухожилий и мышц (стабилизация достигается только связками и капсулами суставов), а также уникальное строение – 60 % кости покрыто суставной поверхностью.
Ключевой особенностью таранной кости является её кровоснабжение – оно осуществляется ветвями 3 артерий: тыльной артерии стопы, малоберцовой и задней большеберцовой артериями. Особенность заключается в том, что диаметр этих ветвей критически мал, и при любых травмах (а иногда и без них) возможна их закупорка и асептический некроз таранной кости как итог повреждения. Из-за плохого кровоснабжения регенерация таранной кости происходит значительно медленнее чем других костей предплюсны.
Содержание статьи:
Механизм травмы
Из-за своей плотности, а также из-за хороших амортизирующих свойств связочного аппарата стопы переломы таранной кости встречаются редко и происходят при высокоэнергетической травме (падение с высоты, ДТП, кататравма). Крайне редко повреждение возникает в результате непосредственного воздействия на область голеностопного сустава и всегда сопровождается тяжелым повреждением мягких тканей стопы и голеностопного сустава.
Классификация Hawkins-Canale (переломы шейки таранной кости):
I тип – перелом шейки таранной кости без смещения;
II тип – сочетание перелома шейки таранной кости с вывихом в подтаранном суставе;
III тип – сочетание перелома шейки таранной кости с вывихом в голеностопном суставе;
IV тип – сочетание перелома шейки таранной кости с вывихом в таранно-ладьевидном суставе, а также в голеностопном и подтаранном.
Классификация переломов тела таранной кости:
I тип – субхондральные импрессионные переломы блока таранной кости;
II тип – горизонтальные, сагиттальные или фронтальные двух фрагментарные переломы блока таранной кости;
III тип – перелом заднего отростка таранной кости;
IV тип – перелом латерального отростка таранной кости;
V тип – многооскольчатые переломы таранной кости.
Переломы таранной кости редко являются изолированной травмой и часто сочетаются с теми или иными повреждениями. Например: до 30 % случаев сочетается с переломом медиальной лодыжки, до 10 % с переломом пяточной кости или других костей стопы, реже с разрывом межберцового синдесмоза.
Клиническая картина
При краевых переломах, а также при переломах таранной кости без смещения возможно отсутствие яркой клинической картины, а все внешние признаки повреждения будут похожими на ушиб или растяжение связок голеностопного сустава. На первый план выходит незначительная болезненность при пальпации, умеренная отечность голеностопного сустава, безболезненность осевой нагрузки.
Выраженная деформация, резкая боль и ограничение функции наблюдается при переломах со смещением или вывихом фрагмента таранной кости. В таких случаях отек голеностопного сустава нарастает стремительно и может сопровождаться образованием фликтен.
Диагностика
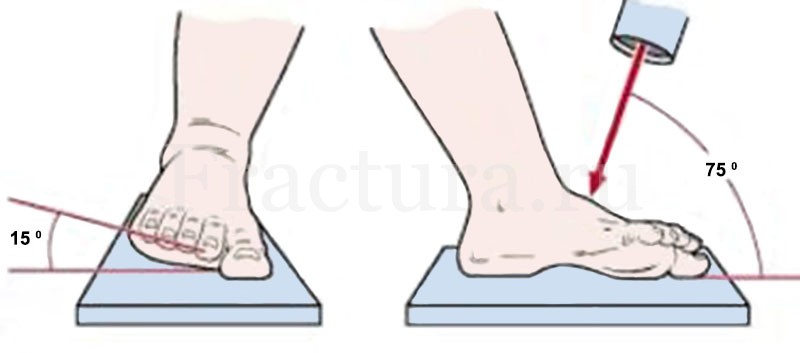
Рентгенологическое обследование обязательно должно выполняться в двух взаимно-перпендикулярных проекциях – переднезадней и боковой. Специализированные (косые) рентгенологические проекции Broden, предназначенные для более четкой визуализации переломов костей заднего отдела стопы. Проекция Canale – угол роентгеноргафии 750 при внутренней ротации 150.

Для более полной детализации и классификации повреждения используется компьютерная томография голеностопного сустава.
Лечение
Переломы таранной кости без смещения хорошо поддаются консервативному лечению гипсовой иммобилизацией. Длительность иммобилизации составляет 3-6 месяцев, а при замедленной консолидации может быть продлена до 8 месяцев. Такие сроки сращения объясняются плохим кровоснабжением кости.
При переломах со смещением, а также при переломах, сопровождающихся вывихом фрагментом таранной кости показано оперативное лечение. При переломах, сопровождающихся вывихом фрагмента таранной кости, оперативное лечение проводится в экстренном порядке т.к. стремительно нарастающий отек нижней конечности приведет к невозможности выполнить операцию течение длительного времени, что прогностически пагубно скажется на кровоснабжении таранной кости.



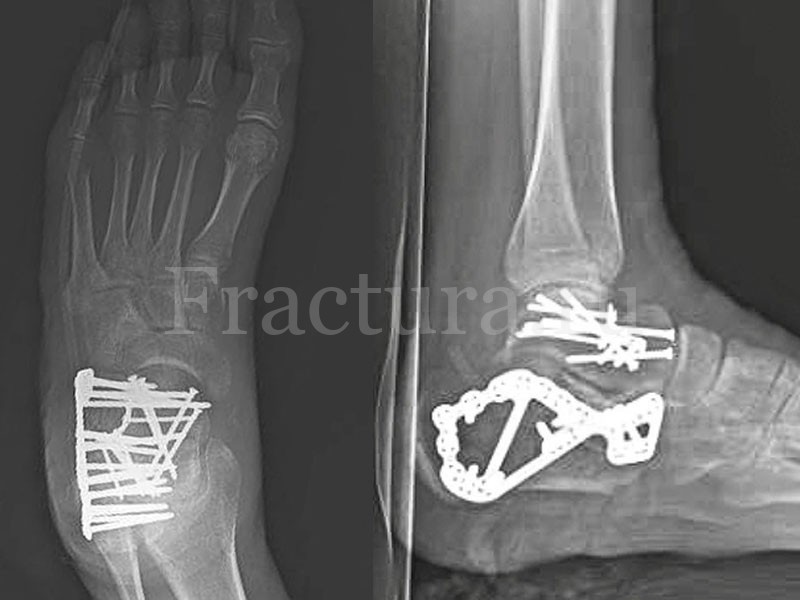
Возможно выполнение остеосинтеза пластиной и винтами, канюлированными винтами или спицами Киршнера. После остеосинтеза таранной кости некоторыми авторами рекомендуется наложение дистракционного аппарата внешней фиксации на голеностопный сустав – это уменьшает нагрузку на таранную кость и улучшает её кровоснабжение.
Реабилитация
Период иммобилизации голеностопного сустава при любом способе лечения перелома таранной кости является продолжительным и ограничение функции голеностопного сустава после его завершения очевиден. Более 30% пациентов после травмы таранной кости имеют неудовлетворительный результат лечения, а также те или иные ограничения в области голеностопного сустава и стопы.
Ввиду замедленной консолидации переломов ладьевидной кости ранняя активизация не менее опасна, чем длительная иммобилизация, но и чрезмерное затягивание периода иммобилизации недопустимо.

Финал периода иммобилизации, объем и интенсивность упражнений определяется лечащим врачом в согласовании с реабилитологом. Возможно использование специализированных ортезов и иных поддерживающих голеностопный сустав устройств.
На каждом этапе реабилитации обязательно выполнение контрольных рентгенограмм т.к. асептический некроз таранной кости возможен в отдаленном периоде травмы.